Com que idade gestacional é possível ver o sexo do bebê no ultrassom?
É natural que as gestantes tenham curiosidade de saber qual o sexo do bebê. Uma dúvida muito comum é quando seria possível ver o sexo fetal no ultrassom. Claro que o ultrassom tem como princípio avaliar o bem estar do bebê, mas quem não tem curiosidade de descobrir se será um menino ou uma menina? Descubra um pouco mais sobre esse assunto neste artigo ou veja o vídeo abaixo.
No Brasil é muito comum o desejo das gestantes em descobrir se o bebê é um menino ou uma menina. Assim todas querem saber quando é possível ver o sexo do bebê pelo ultrassom. Infelizmente não existe uma resposta para todas as gestantes. Identificar a genitália do bebê depende de uma série de fatores. Por exemplo, a posição fetal pode dificultar ou impedir a identificação do gênero do bebê em idades gestacionais onde normalmente seria fácil identificar a genitália. Atualmente sabemos que até a 12a semana de gestação o diagnóstico do sexo é impreciso e após a 13a semana de gestação ele pode atingir de 99 a praticamente 100% de acerto.
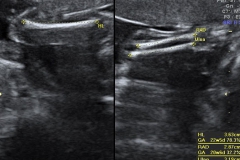
Obviamente que as tabelas de idade gestacional variam de população para população. Dessa forma, é preferível utilizar o tamanho do feto (e não a idade gestacional) para dizer quando é possível dizer se é um menino ou uma menina. Fetos com mais de 72 mm que estão numa posição boa e quando a imagem é clara permitem identificar o sexo fetal com chance de acerto próxima a 100%.
Como o médico sabe o sexo do bebê?
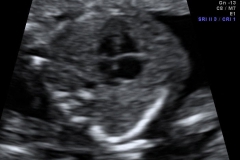
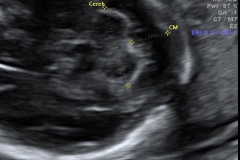
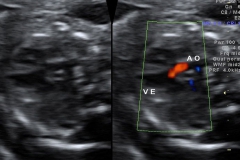
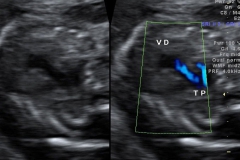
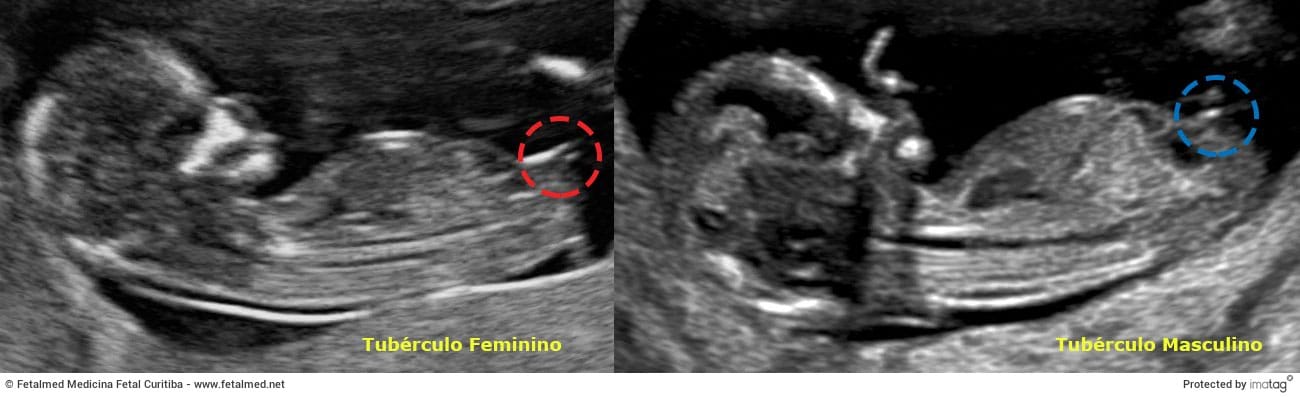
Com 13 semanas é possível identificar a posição do tubérculo genital. O tubérculo genital é a estrutura que dará origem ao pênis nos meninos e ao clitóris nas meninas. A posição do tubérculo nas meninas é bem horizontal (paralelo com a coluna) enquanto nos meninos ela é vertical (perpendicular a coluna), conforme a imagem abaixo.
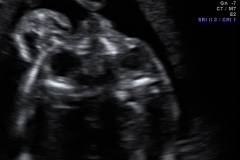
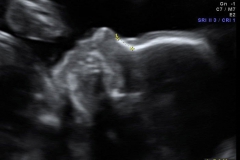
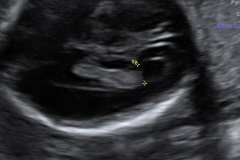
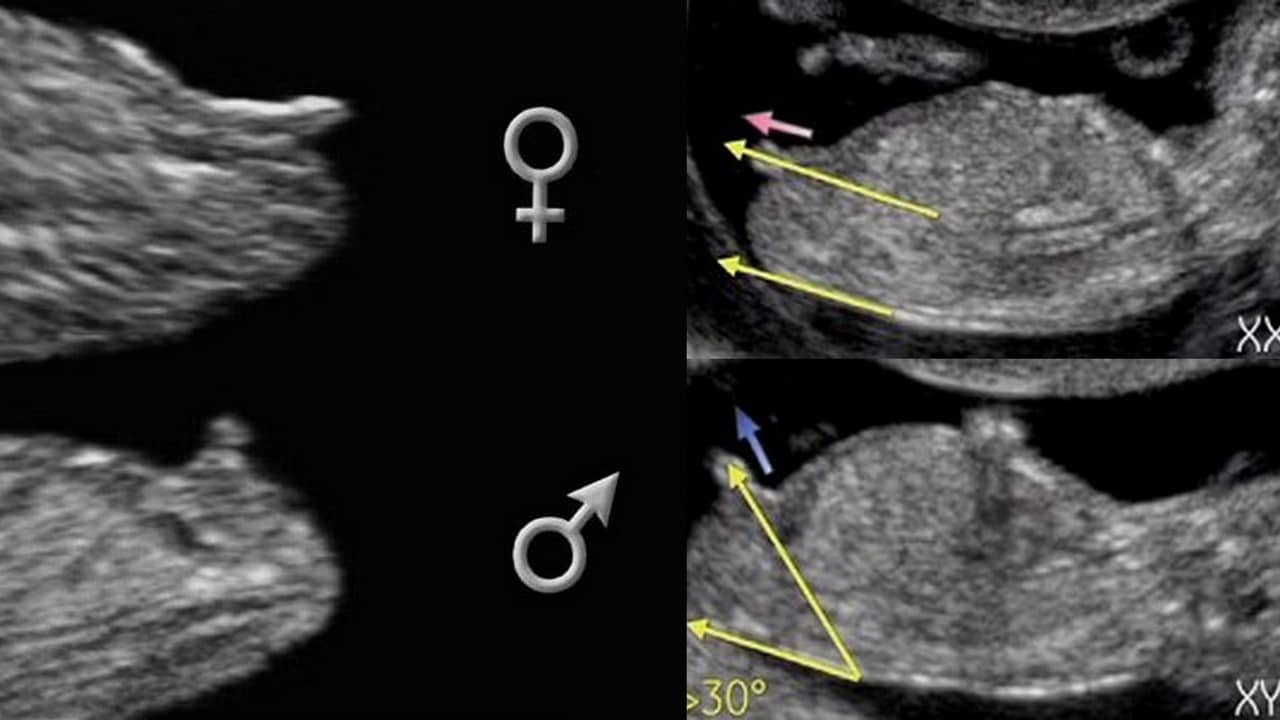
Logo abaixo uma imagem um pouco mais trabalhada da genitália fetal para evidenciar a diferença entre meninos e meninas (nem sempre é assim claro no ultrassom!). E não se deixe enganar, a frequência cardíaca do feto não permite determinar o sexo.
Viu só? Não precisa comer chocolate para o bebê saber se é um menino ou menina.
O que pode dificultar a descoberta do sexo do bebê?
Lembre-se entretanto, que o tamanho do feto não é o único fator que define a identificação do sexo. Outros fatores podem atrapalhar, como por exemplo:
- Obesidade materna
- Cirurgias abdominais prévias
- Posição uterina
- Posição fetal
- Qualidade do aparelho de ultrassom utilizado
Resumindo, situações que deixam a imagem ruim podem induzir ao erro. Assim sendo, não exija de seu médico uma resposta caso ele esteja com dificuldades. Pode estar difícil e uma resposta precipitada pode levar a sérios problemas no futuro. Como precisar que trocar o enxoval do bebê e ter que explicar para todos que o sexo estava errado.
Marque o exame na época correta
Lembre-se que você irá realizar um exame de ultrassom entre 11 e 14 semanas para fazer a medida da translucência nucal. Dessa forma você poderá agendar este exame para quando estiver com 13 semanas. Assim você poderá medir a translucência nucal e ter (pelo menos uma boa ideia) do sexo fetal. Se o médico não conseguir ver o sexo do bebê neste exame, você não pode perder o interesse em realizá-lo! Informações importantes sobre o bem estar do seu bebê serão obtidas durante o exame.
CUIDADO: não marque o exame para o dia em que você completa 14 semanas pois a época da translucência nucal é determinada, mais precisamente, pelo comprimento do bebê. A época correta para medir a translucência nucal é quando o feto tem entre 45 e 84 mm de comprimento cabeça-nádega. Assim, não deixe para o último dia pois quando você for fazer o exame o feto poderá ter passado da medida adequada. Para mais informações veja nosso post sobre como é feita a translucência nucal.
Como faço para saber a época certa pra ver o sexo do bebê?
Lembre-se de olhar no calendário pra contar a idade gestacional. Observe que o mês não tem 4 semanas (que seriam 28 dias). Como o intervalo entre 13 semanas e 14 semanas é muito curto, essa pequena diferença poderá fazer com que você perca a época de medir a translucência nucal. Se você está em dúvida use nossa calculadora de idade gestacional. Veja também o artigo sobre a conversão de meses em semanas.
Além disso, precaução nunca é exagero. Independentemente da época em que você descobriu o sexo, quando for comprar o enxoval não tire logo a etiqueta. Aguarde um segundo exame para confirmar o gênero do bebê. Você deverá fazer um entre 20 e 24 semanas, chamado de morfológico. Depois do exame morfológico você terá uma confirmação do sexo do bebê e ainda terá bastante tempo para lavar as roupinhas do bebê. Poderá inclusive, caso o seu médico concorde, fazer uma viagem de avião para comprar o enxoval do bebê. Dá tempo até de ir aos Estados Unidos fazer o enxoval, como algumas mamães estão fazendo atualmente! Caso queira saber mais sobre viagens de avião na gestação temos um post sobre o assunto.
Além do ultrassom é possível saber se é menino ou menina por um exame de urina ou por meio da sexagem fetal.
Existe algum truque pra escolher o sexo do bebê antes de engravidar?
Em gestações concebidas naturalmente isso não é possível. Não há nenhuma evidência científica que a alimentação, a posição sexual sobre o sexo do bebê. De tempos em tempos escutamos que existe uma diferença na velocidade do espermatozóide que carrega o cromossomo X e do espermatozoide que carrega o cromossomo Y. Isso, em tese, poderia dar uma chance diferente de engravidar de menina ou menino. Entretanto não existe evidência científica para suportar essa afirmação. Portanto fazer sexo mais longe ou mais perto da ovulação não irá definir o sexo do bebê. Se você quiser outras dicas veja nosso post com 6 métodos naturais para ajudar a escolher o sexo do bebê!