O que é ultrassom 3D ou 4D?
O método de ultrassonografia 3D (três dimensões) é uma inovação do método 2D, transforma as imagens convencionais em imagens tridimensionais, permitindo que a mamãe consiga visualizar uma imagem mais realista do seu bebê. Essas imagens obtêm uma qualidade quase fotográfica. Aliás hoje temos até aplicativo para aprimorar as imagens 3D obtidas pelo ultrassom! Além disso hoje em dia é possível até fazer a impressão das imagens 3D!
A ultrasonografia 3D/4D pode ser realizada em qualquer fase da gestação. Entretanto é importante informar que, dependendo da idade gestacional, a imagem que iremos obter é diferente. Por exemplo, imagens em fases iniciais da gestação irão mostrar o corpo do feto inteiro, mas não conseguirão ver pequenos detalhes pois o bebê ainda é extremamente pequeno. Próximo a 20 semanas de gestação já é possível conseguir algumas imagens da face, entretanto elas ainda não são muito bonitas pois nesta fase o feto ainda tem pouco tecido gorduroso, portanto a imagem é praticamente o esqueleto do feto.
As melhores imagens da face são obtidas entre 26 a 29 semanas de gestação, pois neste período o feto já tem uma boa quantidade de tecido gorduroso em baixo da pele e ainda tem bastante líquido (o que é extremamente necessário para formação de imagens nítidas). Após 30 semanas podemos eventualmente obter imagens boas, entretanto isto torna-se muito difícil pois o espaço dentro do útero acaba tornando-se reduzido e o rosto fica a maior parte do tempo encoberto. Por isso nós recomendamos que você planeje a realização do exame entre 26 a 29 semanas de gestação.
Quando o exame fica bom?
É impossível dizer com certeza quando o seu exame de 3D ficará bom. Em alguns pessoas existe chance maior de dar certo e em outras é mais difícil. Além disso o bebê poderá estar numa posição ruim e, mesmo tendo uma condição técnica boa, fica impossível conseguir uma imagem legal.
Para ajudar você a saber se o exame de ultrassom 3D irá ficar bom, desenvolvemos uma ferramenta de Teste Online do Ultrassom 3D. Nela você poderá ter uma idéia se a sua chance de conseguir boas imagens é grande ou é pequena.
Devo realizar algum preparo especial?
Nenhum preparo especial é necessário. Entretanto evitar de usar cremes no abdome e ingerir bastante líquido nas 24 horas que antecedem o exame pode ajudar a obter imagens melhores.
Como se realiza uma ultrassonografia tridimensional?
A forma que o exame é realizado não difere muito da ultrassonografia comum. A grande diferença está no pós-processamento de imagens, realizado pelo aparelho de ultrassonografia. Vários cortes bidimensionais são obtidos por um sensor apropriado e o aparelho de ultrassonografia faz a reconstrução destes cortes para gerar a imagem em 3D/4D.
Existem casos onde a imagem não fica boa?
Sim. Os principais fatores para a qualidade da imagem são:
- A posição fetal – quando o feto está com a face voltada para as costas da mãe torna-se impossível de gerar uma imagem do rosto;
- As características do líquido amniótico – o líquido amniótico provém para o aparelho o contraste necessário para a formação de uma boa imagem. O líquido escuro e a superfície da pele branca produzem as condições técnicas necessárias para a reconstrução da imagem. Quando o volume de líquido está diminuído ou se ele fica muito ecogênico (branco) isso pode impossibilitar a aquisição de uma boa imagem;
- A atenuação do som nos tecidos maternos – a qualidade da imagem está diretamente ligada a passagem do som pelos tecidos maternos. Em situações onde o som tem dificuldade de passar (como pacientes com fibrose por cirurgias prévias ou pacientes com tecido adiposo espesso) a imagem poderá ficar ruim.
- A idade gestacional em que está sendo feito o exame.
- Além disso, todas as situações que deixam a imagem bidimensional ruim irão também piorar a imagem no 3D.
Obtendo uma boa imagem no 3D
Para obtermos uma imagem 3D/4D boa, inicialmete devemos ter uma imagem boa no exame de 2D. É importante frisar que o 3D não melhora a imagem do 2D, se a imagem estiver ruim no 2D provavelmente você não verá nada no 3D/4D. Para entender como deve estar a imagem veja as figuras abaixo. Na primeira imagem estamos vendo como idealmente seria a imagem em 2D para obtermos boas imagens 3D/4D. Observe três coisas importantes: (1) existe uma boa quantidade de líquido na frente da face fetal; (2) existe um bom contraste entre o líquido (preto) e a pele fetal (cinza); (3) não existem estruturas na frente da face (como membros fetais, cordão ou placenta).
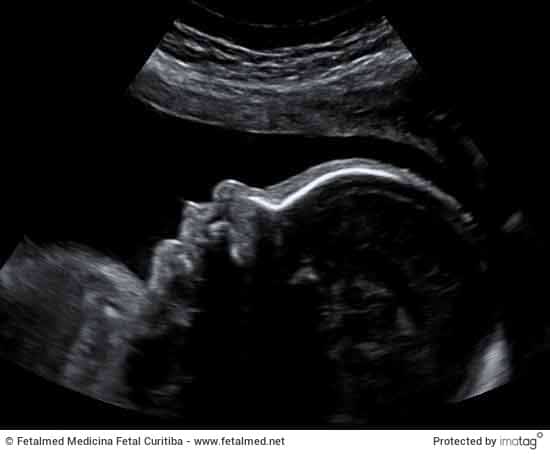
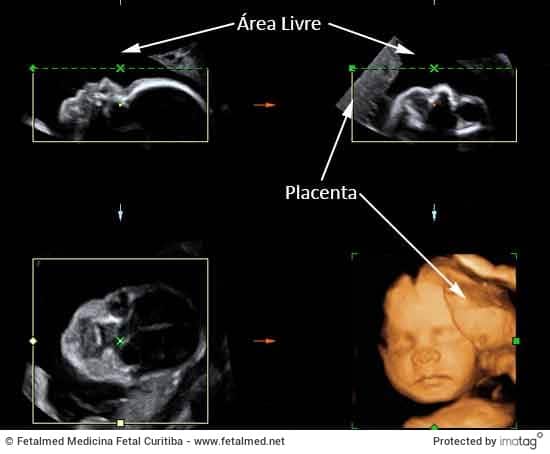
Quando captamos a imagem 3D, o aparelho mostra inicialmente uma tela com 3 planos (horizontal, vertical e coronal) e a reconstrução 3D. Observe a área livre (escuro do líquido amniótico) diante da face fetal. Veja ainda que parte da face está bloqueada pela placenta (cinza) e a placenta é observada também na reconstrução 3D. É importante notar também que, mesmo que não identifiquemos nada na imagem do perfil, no momento que montamos a imagem 3D/4D poderemos observar alguma estrutura que não foi identificada na linha média.
Quanto tempo dura o exame?
A duração do exame depende muito da qualidade das imagens obtidas. Em condições favoráveis pode ser fácil e rápido obter imagens bonitas. Em situações desfavoráveis tenta-se obter imagens até o límite máximo de 20 minutos. Além deste tempo torna-se inútil continuar tentando pois com o passar do tempo o feto acaba percebendo a movimentação sobre o abdome e instintivamente protege a face, cobrindo-a com os membros ou virando o rosto para o lado da coluna materna.
É possível fazer imagens das mãos, pés e genitália?
Sim, entretanto as extremidades geralmente estão em contato com a parede do útero e portanto não estão envoltas em líquido amniótico. Assim sendo torna-se muito difícil a obtenção de imagens nítidas das extremidades. O convênio cobre o exame de 3D/4D? Não, este exame não é coberto pelos convênios.
Qual é a diferença do 3D para o 4D?
A função 3D do aparelho produz imagens estáticas, porém com melhor qualidade. O ultrassom 4D permite visualizar imagens com movimento, com qualidade um pouco inferior pois a coleta de imagens é feita de forma rápida e contínua. Para entender um pouco mais sobre o assunto recomendamos o pequeno vídeo do Dr. Sebastião Zanforlin, disponível no YouTube.
 Ainda não existe uma medicação específica para o HPV. As lesões podem ser tratadas de várias formas, dependendo do tipo de lesão e do local acometidos. Hoje já estão sendo comercializadas 2 vacinas anti-HPV para os subtipos mais freqüentes. A vacina bivalente (para os subtipos 16 e 18) e a quadrivalente (para os subtipos 6, 11, 16 e 18). São recomendadas para imunização de mulheres entre 11 e 26 anos e de preferência que ainda não tenham iniciado suas relações sexuais.
Ainda não existe uma medicação específica para o HPV. As lesões podem ser tratadas de várias formas, dependendo do tipo de lesão e do local acometidos. Hoje já estão sendo comercializadas 2 vacinas anti-HPV para os subtipos mais freqüentes. A vacina bivalente (para os subtipos 16 e 18) e a quadrivalente (para os subtipos 6, 11, 16 e 18). São recomendadas para imunização de mulheres entre 11 e 26 anos e de preferência que ainda não tenham iniciado suas relações sexuais.