DIU – Dispositivo Intrauterino
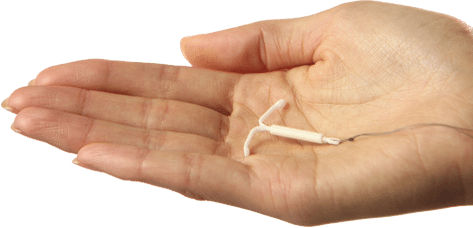
DIU (Dispositivo Intrauterino) é um artefato de plástico ou outro material em forma de T. Quando inserido dentro da cavidade uterina atua como contraceptivo, evitando a gravidez. A eficácia do DIU é superior a pílula anticoncepcional (em especial pelo fato de não haver “esquecimento” no uso). Sua eficácia é estimada em torno de 99% e ele é pequeno, cabendo na palma da mão.
O DIU é um dispositivo seguro, sendo que complicações são raras, geralmente acontecendo nos primeiros dias após a colocação. Ele pode ser usando inclusive por pacientes que nunca estiveram grávidas anteriormente. É importante salientar que o uso do DIU não evita as doenças sexualmente transmissíveis.
Como o DIU é Colocado?
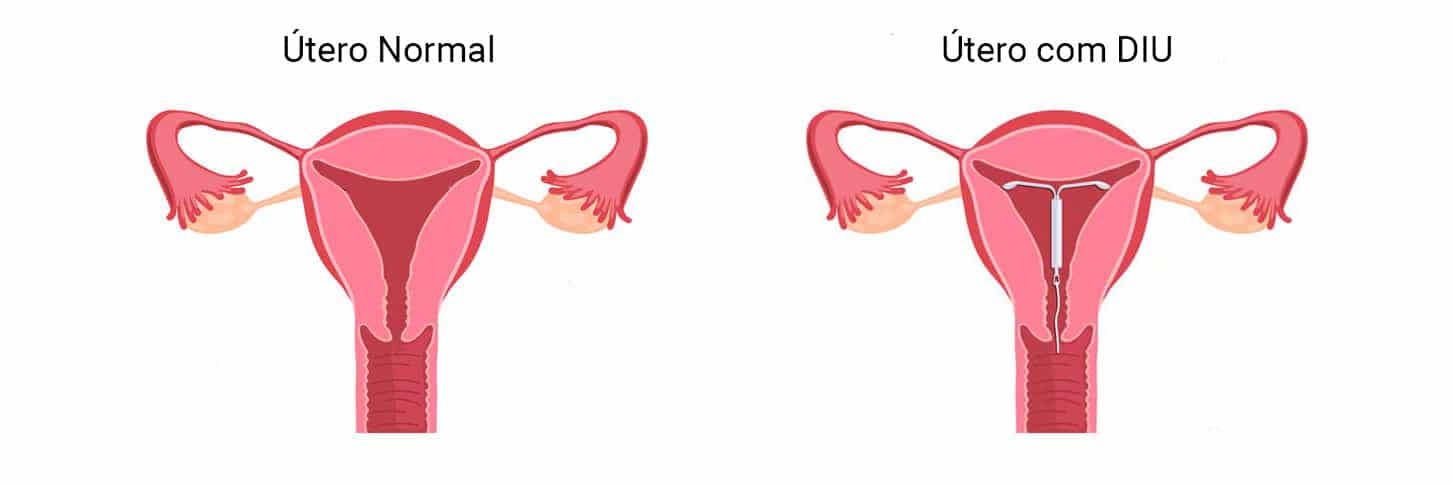
Para colocação do DIU a usualmente a paciente deverá estar menstruada, o que facilita a colocação e garante que a paciente não está grávida. Após a colocação de um espéculo vaginal (o mesmo aparelho usado para colher o preventivo), o DIU é então inserido dentro da cavidade uterina. O procedimento leva cerca de 15 minutos e a paciente habitualmente tem um pouco de cólica no primeiro dia e eventualmente um sangramento um pouco maior.
O DIU não causa infecções e as queixas relacionadas a ele (como cólica e sangramento) costumam passar com o tempo. Ele pode ser retirado a qualquer momento e o retorno da fertilidade é imediato.
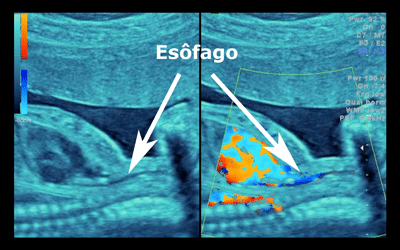
Para verificar se o DIU ficou bem posicionada é importante realizar uma Ultrassonografia Transvaginal.
DIU Hormonal
O DIU que libera hormônio, também conhecido por Sistema intrauterino (SIU – também conhecido como DIU medicado ou DIU Hormonal) difere do DIU normal pois libera um hormônio dentro do útero. Além do efeito contraceptivo, o hormônio pode apresentar outros efeitos, como reduzir o fluxo menstrual.
Eles causam aborto?
Não. Os dois métodos impedem que o espermatozoide encontre o óvulo, portanto eles nem deixam a gravidez ocorrer.
Existe chance de falha?
Sim. Atualmente não existe nenhum método anticoncepcional que seja 100% eficaz. No entanto, a chance de falha dos dois métodos é extremamente baixa, sendo parecida com a dos métodos cirúrgicos, como a laqueadura ou vasectomia, o que os deixa entre os métodos mais eficazes que existem.
Uma vez que não dependem da correta administração pela usuária, o DIU e o SIU possuem eficácia superior quando comparados aos métodos de curto prazo, como as pílulas, injeções, anel e adesivo contraceptivo. Além disso retirar um DIU permite o retorno a fertilidade facilmente, já a reversão da laqueadura por exemplo é mais complexa.
E se eu engravidar com o DIU?
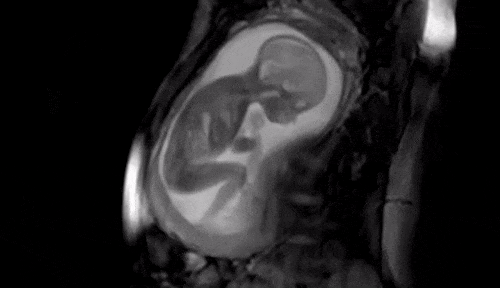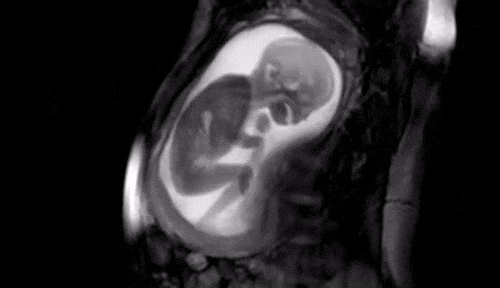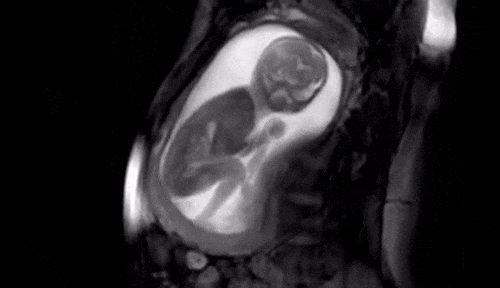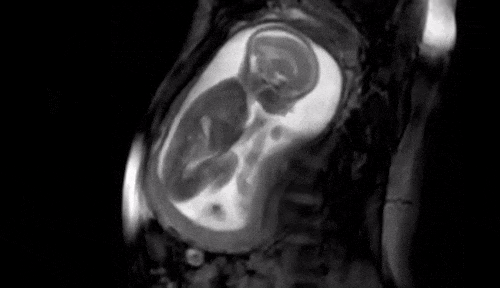
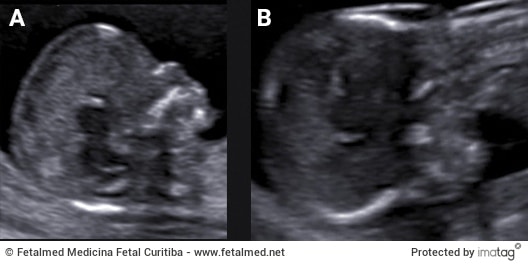
Apesar de as chances disso acontecer serem mínimas, ao engravidar com o DIU poderá eventualmente acontecer o aborto espontâneo ou a gestação poderá seguir a diante sem grandes problemas. Em geral os casos de gestação com DIU acontecem por um posicionamento inadequado do DIU. Outro fato importante é que como o DIU evita a gestação intra-uterina, existe a possibilidade de ocorrerem gestações fora do útero (chamadas de ectópicas). Durante a gestação o DIU não irá encostar no bebê pois ele ficará fora do saco gestacional. Não se preocupe, seu bebê não vai aparecer segurando do DIU na mão como na foto abaixo.