Recentemente um post no Facebook de uma mãe alerta sobre os riscos de beijar recém-nascido. Pode parecer totalmente inocente mas o contato com o recém-nascido, tanto um toque quanto um beijo, pode esconder um grande perigo.

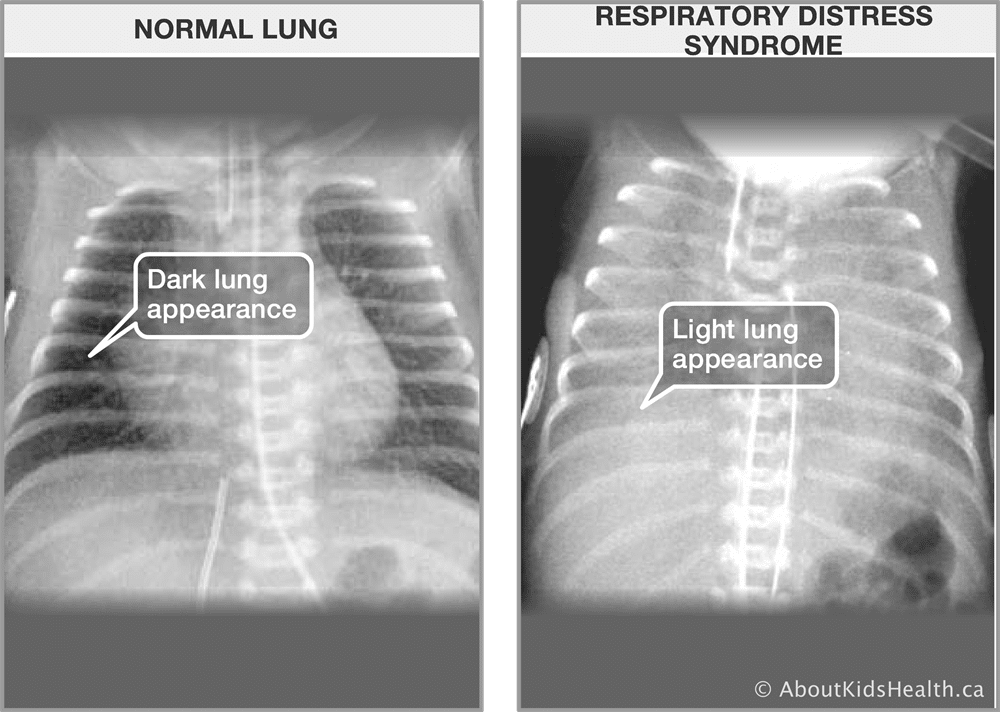
No momento em que você vê um bebezinho aconchegado e fofo, você fica instantaneamente sobrecarregada e cheia de carinho. Não podemos deixar de querer beijar e nos aconchegar com o bebê recém-nascido. Todos nós estamos familiarizados com o sentimento e o fazemos desde sempre. Embora façamos isso puramente por amor, sabemos que podemos estar, sem querer, prejudicando o bebê ao fazê-lo. Beijar um bebê nos lábios ou mais perto da boca pode resultar na propagação do vírus herpes simples tipo 1 (HSV 1), pois este é um dos germes mais comuns encontrados na nossa boca. É inofensivo para adultos, mas pode levar a herpes labial, bolhas perto ou dentro da boca ou até mesmo infecções graves, como doenças cerebrais, pulmonares e hepáticas em recém-nascidos.
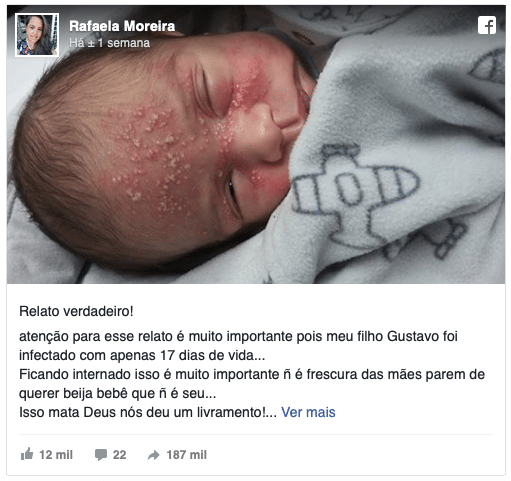
“Parem de querer beijar bebê que não é seu” — este é o pedido de Rafaela Moreira feito em um post no Facebook no início do ano. Ela afirma que o filho, Gustavo, foi infectado com herpes aos 17 dias de vida — por causa do beijo de uma visita. A publicação viralizou, com mais de 185 mil compartilhamentos e 25 mil “likes”.
Segundo a Organização Mundial da Saúde, até dois terços das pessoas com menos de 50 anos, ou 67% da população, estão infectadas pelo herpes simples tipo 1. Em muitos casos, as pessoas que são infectadas têm sintomas muito leves ou mesmo são assintomáticas, portanto podem até não saber que são portadoras do vírus. Além da herpes, outras doenças podem ser transmitidas ao recém-nascido durante o parto ou nos primeiros meses de vida, como o citomegalovírus ou o HPV.
O Sistema de Defesa dos Bebês
Para entender como um simples beijo pode afetar um bebê, precisamos compreender como funciona nosso sistema imunológico. Possuímos uma imunidade inata, entretanto ela é eficaz contra um número bastante limitado de infecções. Ao longo da vida desenvolvemos uma imunidade adquirida ao tomar contato com germes (vírus e bactérias). Além disso o uso das vacinas faz com que o sistema imunológico, de forma induzida, produza anticorpos para defesa contra infecções específicas. Portanto germes que para os adultos não são grande problema podem ser muito graves quando bebê entra em contato muito cedo com eles, principalmente nos 3 primeiros meses de vida.
Por isso, ao visitar um recém-nascido, é fundamental higienizar as mãos, mesmo se não for segurá-lo. Evite fumar por, no mínimo, quatro horas antes do encontro e, se estiver doente, a dica é postergar a visita. O cuidado deve ser maior se o bebê tiver algum tipo de imunodeficiência, como portadores de doenças crônicas ou prematuros.
Dicas para Visitar o Bebê
1. Pergunte para os pais o melhor momento para a visita
Não é a todo o momento que os pais querem receber visitas. Algumas pessoas irão preferir o hospital, outras irão preferir visitas em casa. Dessa forma é interessante ligar antes para perguntar qual é o melhor momento para fazer a visita.
2. Não leve crianças
Crianças perdem o interesse rapidamente pelo bebê. Além disso as mãos das crianças costumam carregar mais germes que a dos adultos. Dessa forma para segurança do bebê é interessante evitar a visita de outras crianças.
3. Não vá se estiver doente
Não corra o risco de levar com você alguma infecção que pode ser grave para o bebê. A herpes não é a única doença que pode ser transmitida. Se você estiver doente é mais seguro postergar a visita.
4. Tome cuidados de higiene
Lave bem as mãos, lembre-se que isso protege o bebê. Se tiver um frasco de álcool-gel utilize ele nas mãos ao entrar no ambiente aonde o bebê se encontra, isso não é frescura nem exagero.
5. Não fume nem use perfumes ou cremes
O olfato do bebê é muito sensível e possivelmente se ele tem alguma alergia poderá apresentar ela ao entrar em contato com alguma substância que compõe estes produtos.
6. Não pegue na mão do bebê, não beije e nem pegue no colo, caso a mãe não queira
O contato com o bebê pode eventualmente contaminar ele com algum germe. Quanto menor o contato menor a chance de transmissão de germes.
7. Faça visitas rápidas
Visitar o bebê e a família é uma demonstração de carinho. Mas não precisa ficar horas e horas!
8. Hora de amamentar = hora de ir embora