Atualmente, existem muitas incertezas sobre o coronavírus de Wuhan, mas as autoridades estão fazendo o possível para proteger as pessoas. É provável que a maioria das mulheres grávidas esteja a salvo do vírus – com base nas informações que temos no momento. É importante saber que as mesmas precauções que devem ser tomadas para evitar o resfriado comum se aplicam a esse novo e preocupante vírus.
Para orientar as gestantes sobre o assunto, disponibilizamos este conjunto de perguntas e respostas sobre o assunto. As informações tem como fonte a Sociedade Brasileira de Infectologia e em outras mídias.
O que é Coronavírus?
Coronavírus (CoV) é uma grande família de vírus, conhecidos desde meados da década de 1960, que podem causar um resfriado comum ou síndromes respiratórias graves como a síndrome respiratória aguda grave que ficou conhecida pela sigla SARS, do inglês Severe Acute Respiratory Syndrome, (SARS-CoV) e a síndrome respiratória do Oriente Médio, cuja sigla é MERS, do inglês Middle East Respiratory Syndrome (MERS-CoV). Esses vírus receberam esse nome devido às espículas na sua superfície que lembram uma coroa.
Uma nova variante do vírus foi identificada recentemente, após a notificação de casos de pneumonia de causa desconhecida entre dezembro/2019 e janeiro/2020, diagnosticados inicialmente na cidade chinesa de Wuhan, capital da província de Hubei. Essa nova variante não havia sido identificada previamente em humanos e foi denominada 2019-nCoV. Centenas de casos já foram detectadas em outras cidades da China, além de Tailândia, Japão, Coreia do Sul e Estados Unidos da América.
Estou grávida, devo ficar preocupada?
Sim, mas não mais do que você ficaria preocupada com a gripe. Durante a gravidez, partes do seu sistema imunológico ficam deprimidas, o que o torna mais suscetível a complicações de vírus como gripe e varicela. As gestantes, por exemplo, têm quase 3,5 vezes mais chances de acabar no hospital devido à gripe do que as mulheres que não estão grávidas, de acordo com um estudo publicado em junho de 2019 no Journal of Infectious Diseases. Por isso as campanhas sempre recomendam que as gestantes tomem a vacina contra gripe.
Lembram da época em que tivemos um surto de H1N1? Assim que vacina este disponível foi recomendado seu uso em gestantes.
Faz sentido esperar que uma mulher grávida tenha maior risco de complicações por esse vírus do que uma não gestante. Mas você também precisa ter em mente que, em geral, seu risco de contrair essa doença é muito baixo.
Uma das dificuldades para os médicos é que, nos estágios iniciais, é muito difícil distinguir um resfriado comum do coronavírus. O coronavírus, no entanto, tem capacidade para progredir rapidamente e causar febre alta, infecção grave e pneumonia. Parece que as mortes que ocorreram pela infecção pelo vírus Wuhan ocorreram em idosos e pessoas com outras doenças associadas.
O coronavírus pode passar para o feto?
Em que pese termos alguma evidência de transmissão vertical, ainda não está claro se a gestante pode passar a doença para o seu feto. Já para o recém nascido sim, ele pode contrair a doença da mesma maneira que um adulto.
Qual a origem deste surto?
Acredita-se que a fonte primária do vírus seja em um mercado de frutos do mar e animais vivos em Wuhan.
Há outros coronavírus com transmissão de animais para humanos?
Investigações detalhadas descobriram que o SARS-CoV foi transmitido de gatos selvagens para humanos na China, em 2002, e o MERS-CoV de dromedários para humanos na Arábia Saudita, em 2012. Vários coronavírus conhecidos estão circulando em animais que ainda não infectaram humanos.
A transmissão do coronavírus acontece entre humanos?
Sim. Todos os coronavírus podem ser transmitidos de pessoa a pessoa. Na maior parte dos casos, a transmissão é limitada e se dá por contato próximo, ou seja, qualquer pessoa que cuidou do paciente, incluindo profissionais de saúde ou membros da família que tenham tido contato físico com o paciente e/ou permanecidos no mesmo local que o paciente doente.
Qual é o tempo de incubação desta nova variante do coronavírus?
Ainda não há uma informação exata. Presume-se que o tempo de exposição ao vírus e o início dos sintomas seja de cerca de duas semanas.
Quais são os sintomas de uma pessoa infectada por um coronavírus?
Depende do vírus, mas os sinais comuns incluem sintomas respiratórios, febre, tosse e falta de ar/desconforto respiratório. Em casos mais graves, a infecção pode causar pneumonia, síndrome respiratória aguda grave, insuficiência renal e morte. Idosos e pessoas com problemas de saúde podem apresentar manifestações mais graves.
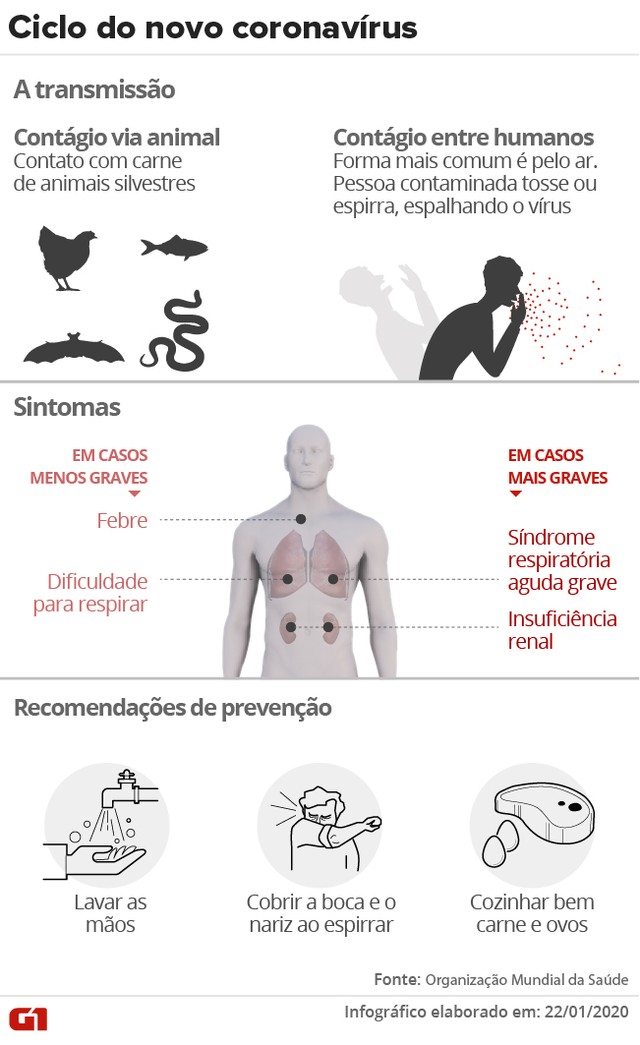
Contágio e Sintomas do Coronavírus. Fonte: G1 – https://g1.globo.com/pr/parana/noticia/2020/01/28/secretaria-de-saude-confirma-primeiro-caso-suspeito-de-coronavirus-no-parana.ghtml
Qual é a letalidade desta nova variante do coronavírus?
Não se sabe até o momento. Porém, acredita-se que a letalidade do 2019-nCoV seja inferior a do SARS-CoV e do MERS-CoV. Pelos dados iniciais publicados, a estimativa inicial é de que a letalidade seja em torno de 3% (26 mortes em 912 casos), inferior à do SARS-CoV e do MERS-CoV.
Existe um tratamento para o coronavírus?
Não há tratamento específico. No entanto, muitos dos sintomas podem ser tratados. Além disso, os cuidados de suporte às pessoas infectadas podem ser altamente eficazes. Antes de usar qualquer medicação, como a ivermectina, procure orientação com seu médico.
Existe uma vacina para o novo coronavírus?
Sim, atualmente (03/02/21) já temos algumas vacinas disponíveis. Entretanto ainda carecemos de estudos sobre a sua eficácia e segurança em gestantes. Preparamos um post específico sobre o uso da vacina do COVID-19 em gestantes. Dispomos já de estudos que mostram que a resposta imunológica da gestante é semelhante a não gestante com relação a administração da vacina.
Tomei a vacina contra a gripe. Estou protegido contra o coronavírus?
Não. Esta vacina protege somente contra o vírus influenza.
Como reduzir o risco de infecção pelo coronavírus?
Evitar contato próximo com pessoas que sofrem de infecções respiratórias agudas; realizar lavagem frequente das mãos, especialmente após contato direto com pessoas doentes ou com o meio ambiente; evitar contato próximo com animais selvagens e animais doentes em fazendas ou criações.
Como a clínica está lidando com o coronavírus?
Estamos seguindo as recomendações das autoridades sanitárias, intensificando a higienização de superfícies, barrando casos suspeitos e reduzindo o número de acompanhantes. Veja mais detalhes na página sobre Enfrentamento do Coronavírus.
Estão contraindicadas as viagens para a China e para os países com casos importados?
Não. Com base nas informações atualmente disponíveis, a Organização Mundial da Saúde (OMS) não recomenda nenhuma restrição de viagens ou comércio. A OMS corrobora para que as medidas de preparação para emergências de saúde devem ser fortalecidas pelos países em conformidade com o Regulamento Sanitário Internacional (2005).
Temos casos da nova variante do coronavírus no Brasil?
Sim, temos notícia de casos importados e casos comunitários em algumas localidades no Brasil. Para conhecer a situação do Paraná, veja o boletim epidemiológico do estado. Veja aqui em tempo real o mapa com os casos de coronavírus no mundo.