Exposição em útero a antibióticos e risco de malformações congênitas: um estudo de base populacional
Introdução
Antibióticos são comumente prescritos durante a gravidez. Embora a segurança da maioria das penicilinas esteja bem estabelecida, alguma controvérsia e incerteza estão associadas ao uso de outros antibióticos comumente prescritos.
Objetivo
Determinar o risco de malformações congênitas após a exposição no primeiro trimestre de vida intra-úterina a 10 antibióticos comumente prescritos na Dinamarca.
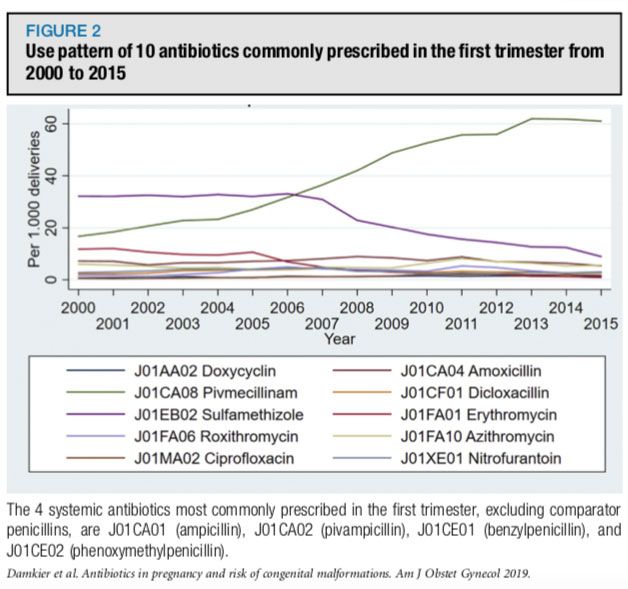
Materiais e métodos
Este foi um estudo de coorte que incluiu todos os recém-nascidos de gestação única na Dinamarca entre 2000 e 2015. Os dados de malformações foram coletados até 2016. Mesclando registros médicos e cívicos dinamarqueses válidos e abrangentes em toda a população, cruzando dados sobre gravidez, compra de medicamentos controlados durante o primeiro trimestre e malformações congênitas. Usando regressão logística, calculamos o odds ratio para malformações congênitas (qualquer), malformações congênitas maiores e malformações cardíacas congênitas para os 10 antibióticos mais comumente prescritos (excluindo 4 penicilinas que serviam como controle). Na análise primária, a coorte exposta foi comparada a uma das quatro penicilinas consideradas seguras durante a gravidez (ampicilina, pivampicilina, benzilpenicilina e fenoximetilpenicilina). Na análise de sensibilidade, a coorte exposta foi comparada a uma coorte não exposta. Ajustes covariados foram feitos para a idade materna no parto, ano do parto, paridade, índice de massa corporal pré-gestacional, tabagismo, escolaridade, emprego e renda pessoal anual.
Resultados
Não encontramos risco aumentado de malformações congênitas relacionadas à exposição uterina no primeiro trimestre aos 10 antibióticos mais comumente prescritos na Dinamarca, em comparação com uma coorte de mulheres grávidas expostas a penicilinas consideradas seguras durante a gravidez.
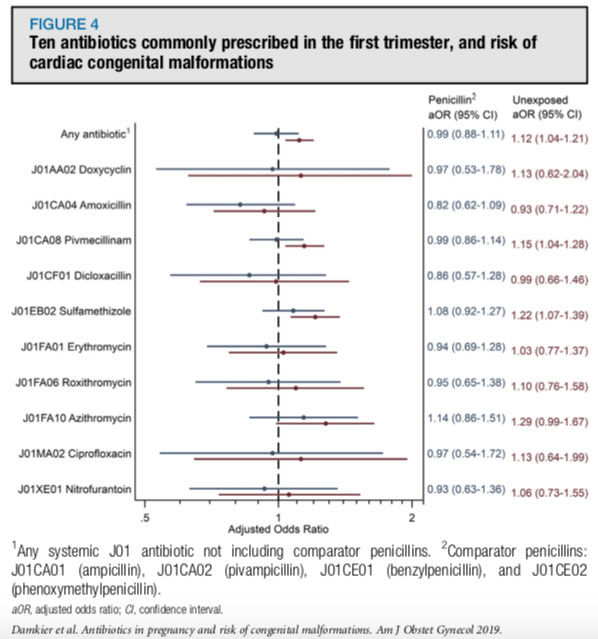
Em comparação com as gestações não expostas, um pequeno aumento de risco para malformações maiores e cardíacas foram aparentes para a pivampicilina (odds ratio, 1,13; intervalo de confiança de 1,06 a 1,19; e odds ratio, 1,15; intervalo de confiança de 1,04 a 1,28, respectivamente), sulfametizol (odds ratio de 1,15; intervalo de confiança de 1,07 a 1,24; e odds ratio de 1,22; intervalo de confiança de 1,07 a 1,39, respectivamente) e azitromicina (razão de chances de 1,19, intervalo de confiança de 1,03 a 1,38; e razão de chances de 1,29; intervalo de confiança , 0,99-1,67, respectivamente).
Conclusão
Neste grande estudo de coorte em toda a população, não identificamos, com um alto grau de precisão, nenhum risco aumentado de malformações congênitas após a exposição no primeiro trimestre a 10 antibióticos sistêmicos comumente prescritos.
Artigo original: Damkier et al. Antibiotics in pregnancy and risk of congenital malformations. Am J Obstet Gynecol 2019.