Estou com 40 semanas de gestação e não sinto nada
Se você chegou nas 40 semanas de gestação e nada está acontecendo deve estar se perguntando se há algo de errado. Surge aquele medo misturado com ansiedade. Na primeira consulta de pré-natal o médico anotou na sua carteira a data provável do parto. Ela chegou e nada aconteceu… e agora?
Entendendo a famosa “data provável do parto”
A primeira coisa que você precisa entender é o termo “data provável do parto”. Apesar do nome “sugerir” que o parto irá acontecer nesta data, na verdade não é nada disso. A data provável do parto, ou DPP, nada mais é do que o dia em que você completa 40 semanas de gestação.
Isso não significa que você irá entrar em trabalho de parto nesta data, nem que o nascimento do seu filho irá ocorrer com 40 semanas.
A DPP é apenas o dia em que você completa 40 semanas. Entretanto sabemos que uma gestação normal tem duração variando de 37 a 42 semanas. Portanto é normal que o nascimento do seu bebê ocorra um pouco antes ou um pouco depois da DPP.

Se você chegou nas 40 semanas de gestação e não está sentindo as contrações ainda não se preocupe, consideramos normal que o parto aconteça entre 37 e 42 semanas de gestação.
Quando o bebê nasce antes de 37 semanas, podemos dizer que ele é prematuro. Por outro lado, a gestação que passa de 42 semanas chama-se gestação prolongada.
Cheguei nas 40 semanas de gestação e nada aconteceu, e agora?
Normalmente os protocolos de pré-natal recomendam que ao chegar na 40ª semana de gestação as consultas devem ser intensificadas. Habitualmente realiza-se 2 consultas por semana.
Além disso exames de vitalidade fetal deverão ser solicitados, como a ultrassonografia e a cardiotocografia. Também é interessante que você comece a controlar o número de vezes que o seu bebê se movimenta durante o dia. Esta é uma avaliação muito prática e barata da vitalidade do seu bebê, conhecida como mobilograma.
Saiba que a principal causa de gestações que passam das 40 semanas é um erro na datação da gravidez. Ou seja, na verdade você ainda não chegou na quadragésima semana, provavelmente existe um erro de alguns dias na sua estimativa de idade gestacional.
Possivelmente quando você atingir 41 semanas seu médico irá recomendar a interrupção da gestação. Isto acontece pois sabemos que se você não entrou em trabalho de parto de maneira espontânea até 41 semanas a chance disto acontecer naturalmente entre 41 e 42 semanas é pequena.
Da mesma forma, é importante ter em mente que após a 42a. semana as chances de ter alguma complicação na gravidez começam a aumentar. Por isso a recomendação de interromper com 41 semanas.
Precisarei fazer uma cesárea?
Definitivamente não. Apesar de você estar com 40 semanas de gestação e não sentir nada, isto não significa que você irá precisar fazer uma cesárea.
O primeiro passo é avaliar com está o seu bebê. Ele está com a cabeça para baixo? Existe alguma dilatação do colo uterino? Ele está com peso adequado e líquido amniótico normal?
Todas estas questões (e outras eventualmente) devem ser avaliadas pelo seu médico antes de tomar alguma decisão. Caso tudo esteja dentro do esperado, seu obstetra poderá recomendar uma indução de trabalho de parto.
Como é feita a indução do trabalho de parto?
A princípio é possível induzir o parto de maneira mecânica ou mais comumente de maneira farmacológica. Para indução farmacológica utilizamos um medicamento chamado ocitocina. A ocitocina é um hormônio produzido pela hipófise que tem a capacidade de induzir as contrações uterinas.
Caso as contrações não iniciem espontaneamente essa medicação pode ser diluída em um soro e infundida para que iniciem as contrações. O médico irá avaliar a resposta do seu útero de tempos em tempos para verificar se precisa aumentar o diminuir a dose de ocitocina que está sendo infundida.
Em alguns casos, quando o colo do útero é “desfavorável”, antes de iniciar a ocitocina é realizado um preparo do colo com outra medicação chamada misoprostol. O misoprostol é um análogo de prostaglandina que utilizado para o tratamento de úlcera gástrica. Entretanto como possui um efeito de produzir contrações uterinas e amolecer o colo do útero essa droga é utilizada para o preparo (amolecimento) do colo antes da indução com ocitocina.
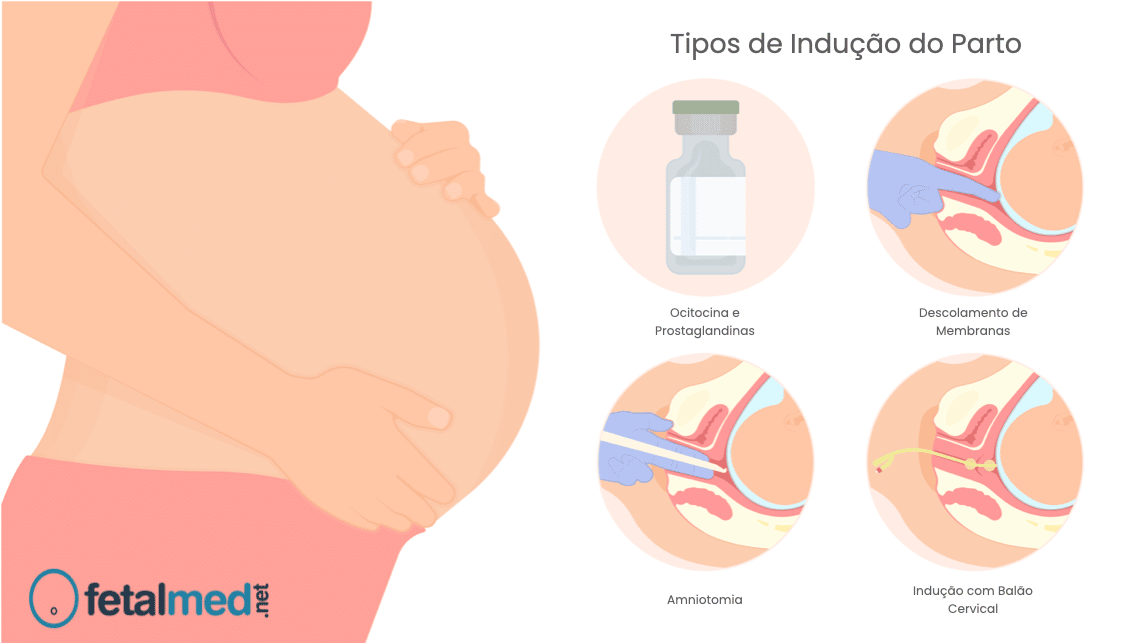
A indução do trabalho de parto pode ser feita de diversas formas.
A avaliação do colo uterino é feita por meio do toque vaginal. Analisa-se as características colo conforme um esquema de pontuação conhecido como Índice de Bishop.
Por outro lado o seu médico poderá também utilizar medidas mecânicas que induzem o parto. Estas medidas incluem o descolamento das membranas da parede uterina, a rotura da bolsa (amniotomia) ou colocação de um balão para dilatação cervical.
Caso o colo esteja muito desfavorável ou existam sinais de que o bebê não está bem seu médico poderá então optar pela realização de uma cesárea, sem a tentativa prévia de indução.
Quanto tempo leva a indução do parto?
Isto é bastante variável pois algumas pacientes podem responder rapidamente e outras podem levar mais tempo para responder. Se você quer evitar a necessidade de indução do parto talvez seja interessante o consumo de tâmaras. Estudos científicos apontam para o fato de que mulheres que consomem tâmaras tem menos necessidade de indução do parto.
Quais são os riscos de passar das 40 semanas de gestação?
A medida que a gestação passa de 40 semanas existe um pequeno incremento no risco de complicações. Entretanto a maiora das mulheres que tem o parto entre 40 e 42 semanas tem um parto sem complicações e dão a luz a bebês saudáveis. Já ao passar de 42 semanas (gestação pós-termo) estes riscos aumentam substancialmente. Os riscos associados à gravidez pós-termo incluem o seguinte:
- Óbito fetal ou neonatal por complicações no parto;
- Macrossomia (feto muito grande);
- Síndrome de pós-maturidade;
- O feto poderá aspirar mecônio, o que pode causar sérios problemas respiratórios após o nascimento;
- Oligodrâmnio (diminuição do volume líquido amniótico);
- Outros riscos incluem uma maior chance de cesárea ou necessidade da utilização de fórceps.
Também há uma chance maior de infecção e hemorragia pós-parto quando a gravidez ultrapassa a data prevista.