Mitos e Verdades: Gatos podem Provocar Aborto?
Muitas pessoas acreditam que gatos podem provocar aborto, porém, isso realmente pode acontecer? Esse mito é transmitido há muito tempo entre os populares, no entanto, não sabem se isso é verdade ou apenas invenção de uma pessoa qualquer.
Obviamente o gato em si não pode provocar aborto. Entretanto o gato pode transmitir uma doença chamada toxoplasmose. Esta doença sim causar problemas como aborto ou alterações na formação do bebê. Portanto hoje vamos abordar um tópico muito discutido e por vezes mal interpretado: a relação entre gatos, gravidez e o risco de aborto ou algum outro problema com o bebê.
Como esse é um tema cercado de mitos e concepções errôneas, e isso acaba gerando uma série de abandonos de gatos durante a gestação, o que, como veremos, é um erro tremendo. Então achamos que é hora de esclarecer as coisas! Para descobrir a resposta de questões relacionadas ao tema, continue a leitura!
Mito: Gatos podem provocar aborto
Uma preocupação comum entre as gestantes é que o contato com gatos possa aumentar o risco de aborto. Essa crença deriva da possibilidade de os gatos serem portadores de um parasita chamado Toxoplasma gondii, que pode causar a toxoplasmose. No entanto, é importante destacar que a presença do gato em si não causa aborto. Portanto se você tem um gato de estimação e está grávida você não precisa se afastar do gato durante a gravidez.

Apesar dos gatos não causarem diretamente abortamento eles podem transmitir uma doença chamada toxoplasmose.
Conheça a toxoplasmose
Para descobrir se os gatos podem causar aborto, é preciso entender, primeiro, como isso possivelmente acontece. Essa possibilidade pode existir por conta do protozoário chamado Toxoplasma Gondii, responsável pelo desenvolvimento da doença conhecida como toxoplasmose.
Essa doença pode ser transmitida por diversos animais e alimentos, porém, se hospeda com mais frequência em felinos. Ela sim pode ser responsável por um aborto, além de diversas outras complicações de saúde, como problemas neurológicos, por exemplo.Como a infecção pode acontecer
Em geral, a infecção acontece mais pelo consumo de carne que esteja infectada, e que esteja no estado mal passado ou cru. Carne de boi e suína podem ser as principais fontes desse tipo de doença, que, infelizmente, é bastante comum.
Além disso, caso frutas e verduras também estejam infectadas, e não tenham sido higienizadas, a infecção também acontece. Por esse motivo, é muito importante que a limpeza dos alimentos aconteça de maneira correta e sem erros.
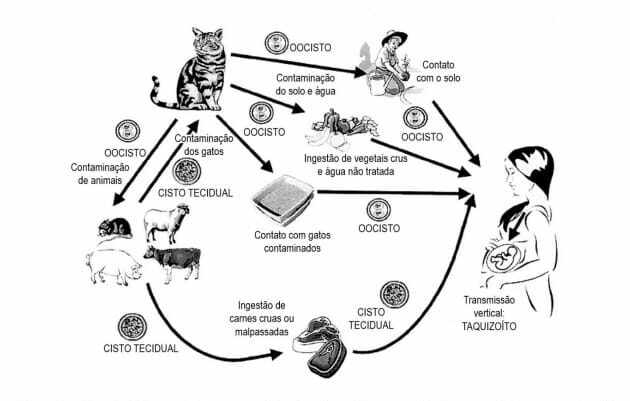
Ciclo vital do Toxoplasma gondii. Adaptado de: Jones JL, Lopez A, Wilson M. Schulkin J, Gibbs R. Congenital toxoplasmosis: a review. Obstet Gynecol Surv. 2001,56(5):296-305.
E como os gatos podem nos transmitir?
Os gatos podem transmitir a doença para os seres humanos apenas por meio de suas fezes. Para isso, seria necessário que uma pessoa entrasse em contato com as fezes do animal, e então, sem perceber, levasse a mão até a boca.
No entanto, é importante destacar que nem todo gato tem toxoplasmose e, por isso, é bem improvável que isso vá acontecer. Porém, caso acabe acontecendo com você, o melhor é ser feito é que se direcione ao médico mais próximo o quanto antes possível.
Quais são os sintomas da toxoplasmose?
A maioria das pessoas com toxoplasmose não apresenta sintomas. Entretanto em pessoas com o sistema imunológico debilitado a infecção pode causar problemas sérios. No caso das gestantes, se a mulher infectar-se durante a gravidez, há uma chance de o parasita infectar também o feto. Neste caso uma infecção que acomete o bebê no início da gestação poderia causar o aborto. Se adquirida mais tardiamente poderá causar outros problemas como alterações cerebrais (ventriculomegalia) e comprometimento da visão (lesões da retina).
Como o diagnóstico da toxoplasmose é feito?
Como a toxoplasmose na maioria das vezes é assintomática, o diagnóstico é feito pelos exames laboratoriais de rotina. Todas as gestantes devem realizar durante o pré-natal a dosagem de anticorpos contra o toxoplasma para identificar se possuem ou não doença ativa. Em algumas situações será necessário também realizar uma coleta de líquido amniótico (amniocentese) para um exame mais específico chamado PCR.
Em casos mais graves, quando o bebê está com uma infecção importante, algumas alterações podem ser vistas no ultrassom. As principais alterações visíveis no ultrassom quando o feto está contaminado é a alteração no sistema nervoso central (ventriculomegalia) e o espessamento da placenta.
Qual o tratamento para a toxoplasmose durante a gestação?
O tratamento para a toxoplasmose durante a gestação deve ser iniciado o mais breve possível após o diagnóstico. Dependendo da idade gestacional e da presença ou não de evidência de infecção fetal, podemos utilizar dois esquemas terapêuticos.
O primeiro esquema utiliza apenas uma medicação chamada espiramicina. Esta droga trata a mãe, entretanto ela atravessa pouco a barreira placentária e a concentração desta medicação no sangue do bebê acaba ficando baixa. Por isso, não estamos certos de que essa medicação possa tratar o bebê de maneira adequada. Este esquema terapêutico será utilizado apenas no começo e no fim da gestação, pois o outro esquema utilizado pode provocar malformações quando utilizado antes de 17 semanas. Ele também não é utilizado no fim da gestação pois poderá provocar problemas quando utilizado próximo a época do nascimento do bebê.
O segundo esquema é a combinação da sulfadiazina com a pirimetamina. Estas drogas atravessam muito bem a barreira placentária, e portanto considera-se que é o melhor esquema para tratar o bebê. Normalmente associamos estas medicações ao ácido folínico, pois ele pode reduzir a toxicidade delas.
Quais cuidados a gestante deve ter para não adquirir toxoplasmose durante a gravidez?
Precauções Podem Reduzir o Risco de Toxoplasmose. Se você está grávida, aqui estão algumas medidas que você pode adotar para reduzir o risco de adquirir toxoplasmose:
- Evite limpar a caixa de areia do gato, se possível. Se tiver que fazê-lo, use luvas e lave bem as mãos depois.
- Alimente seu gato com ração comercial ou carne bem cozida, em vez de carne crua ou mal passada.
- Evite o contato direto com o solo do jardim, que pode estar contaminado com fezes de gatos. Use luvas se precisar fazer jardinagem.
- Lave bem os alimentos antes de consumi-los para eliminar qualquer possível contaminação.
- Evite a ingestão de carne crua ou mal passada.

Seguir os cuidados básicos de higiene no preparo das refeições ajuda a evitar doenças como a toxoplasmose.
Portanto não há segredo: basta seguir os cuidados básicos de higiene e limpar sempre as mãos, principalmente após o contato com animais e com terra. Além disso prefira sempre carnes bem cozidas ou bem passadas. Essas medidas já são o suficiente para garantir a sua saúde.
A gestação é um momento especial que envolve muitos cuidados e adaptações. Manter-se informada e tomar as precauções adequadas pode ajudar a garantir que tanto você quanto seu futuro bebê possam desfrutar dessa fase com saúde e segurança – e na companhia de seu adorado felino!
No mais, como podemos ver até aqui, é mito que gatos podem provocar aborto, o que nos deixa mais tranquilos sobre ter os bichinhos em casa. Porém, vimos que infecções podem acontecer; para isso, é preciso conhecer formas de evitar que isso aconteça. Se tiver mais dúvidas sobre o assunto aproveite para ler nosso post sobre Animais de Estimação na Gravidez.