Translucência intracraniana: Uma análise crucial
Queridas leitoras e futuras mamães, hoje vamos discutir um termo médico muito importante na gestação: a translucência intracraniana. Se você já realizou exames de ultrassonografia, certamente ouviu falar de “translucência nucal” e possivelmente de “translucência intracraniana”. Ambos são parâmetros valiosos para avaliar a saúde do seu bebê. Vamos decifrar esses termos juntas?
A translucência intracraniana se refere a um espaço preenchido por fluido localizado no cérebro do feto, identificado por meio de ultrassom durante a gestação. Nós médicos monitoramos cuidadosamente esta região para identificar potenciais problemas de saúde com o seu bebê.
O exame é feito junto com a translucência nucal
Assim como medimos a translucência nucal na região da nuca do bebê, também avaliamos a translucência intracraniana, que desempenha um papel fundamental na detecção de anomalias cromossômicas e defeitos do tubo neural, como a mielomeningocele, um tipo de espinha bífida.
Outro marco importante na avaliação do bem-estar do bebê é a presença do “osso nasal” no ultrassom. A ausência ou subdesenvolvimento deste pequeno osso pode indicar um risco maior de síndrome de Down. Além disso, a avaliação do “ducto venoso” e da “regurgitação tricúspide” são medidas cruciais para rastrear possíveis problemas cardíacos.
Por que a translucência intracraniana é importante?
Nos anos 80, o principal método de rastreamento para espinha bífida aberta era por meio de α-fetoproteína sérica materna por volta da 16ª semana de gestação. O diagnóstico era feito por meio de amniocentese e a medida da α-fetoproteína no líquido amniótico. Embora fosse possível diagnosticar a condição por exame ultrassonográfico da coluna vertebral, a sensibilidade deste teste era baixa.
Com a utilização mais frequente do ultrassom entre 11 e 14 semanas observou-se que esse exame pode identificar a maioria de todas as principais anomalias fetais. No entanto, no caso de espinha bífida, o diagnóstico geralmente não é realizado nesta fase ainda.
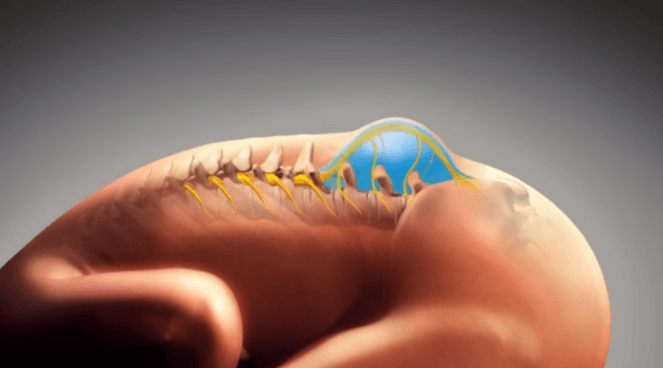
A mielomeningocele é um defeito no fechamento da coluna.
Na mesma imagem onde avaliamos a translucência nucal é possível analisar a translucência intracraniana. Ela permite a identificação de condições como a mielomeningocele, uma forma grave de espinha bífida, onde uma falha no tubo neural resulta em uma abertura na coluna vertebral. A detecção precoce dessas condições permite que a equipe médica se prepare para proporcionar o melhor cuidado ao bebê após o nascimento.
Portanto a análise da translucência intracraniana permite o diagnóstico mais precoce dos defeitos abertos do tubo neural, como a mielomeningocele. Isto permite um maior tempo para avaliar se o caso poderá ou não se beneficiar da cirurgia fetal para a correção deste defeito.
Diagnóstico de Defeitos do Tubo Neural no Ultrassom Durante o Pré-natal
Os defeitos do tubo neural (DTN) representam algumas das malformações congênitas mais comuns que afetam o sistema nervoso central. Eles ocorrem como resultado de um desenvolvimento anormal do tubo neural durante as primeiras etapas da gravidez. As duas formas mais comuns de DTN são a anencefalia e a espinha bífida.
O diagnóstico pré-natal de DTN é um aspecto crucial do cuidado obstétrico, permitindo uma gestão apropriada e preparação para o nascimento e pós-natal. O ultrassom desempenha um papel vital neste processo, oferecendo uma visão detalhada do feto em desenvolvimento.
Ela auxilia o diagnóstico pré-natal de espinha bífida
A espinha bífida é uma malformação congênita que acontece quando a coluna vertebral e a medula espinhal do bebê não se formam adequadamente durante o desenvolvimento inicial da gravidez, geralmente nas primeiras quatro a seis semanas de gestação. Essa condição pertence a um grupo de defeitos do tubo neural e resulta em uma abertura na coluna do bebê.
Como é feita a avaliação da translucência intracraniana?
O procedimento é indolor e não invasivo. Realizamos o ultrassom entre a 11ª e 14ª semana de gestação, com foco na região da cabeça do bebê. Medimos a área escura que aparece no ultrassom, representando o fluido no cérebro.
É importante lembrar que um valor anormal na medida da translucência intracraniana não implica necessariamente a existência de um problema. Fatores como o ângulo do ultrassom podem influenciar a medida. Portanto, se a translucência intracraniana estiver fora do normal, seu médico pode solicitar exames adicionais para uma avaliação mais precisa.
Existe ainda a possibilidade da avaliação subjetiva da translucência intracraniana. Uma técnica muito utilizada é conhecida como “sinal do polvo“. Na avaliação subjetiva a medida não é realizada, apenas uma análise da forma e proporção da translucência intracraniana.
O principal objetivo de monitorar a translucência intracraniana, bem como a translucência nucal, o osso nasal, a regurgitação tricúspide e o ducto venoso, é garantir a saúde do seu bebê. Acima de tudo, seu médico tem as ferramentas e o conhecimento para auxiliá-la durante esta jornada emocionante que é a maternidade.
Enfim lembre-se: a maternidade é uma jornada repleta de expectativas e descobertas. Manter-se bem informada e em comunicação aberta com sua equipe médica é o melhor caminho para garantir que você e seu bebê estejam seguros e saudáveis. Como sempre, estamos aqui para apoiá-la. Fique atenta aos nossos próximos posts!