Gravidez anembrionária: Mitos e Fatos
Descobrir que se está grávida pode ser um dos momentos mais alegres da vida de uma mulher. Entretanto, para algumas mulheres, essa empolgação pode rapidamente se transformar em confusão e desgosto quando elas são diagnosticadas com uma gravidez anembrionária, também conhecida como óvulo estragado.
Essa condição relativamente comum ocorre quando um saco gestacional se desenvolve no útero, mas o embrião não se forma. Infelizmente, há muita desinformação e mitos em torno da gravidez anembrionária, fazendo com que as mulheres se sintam perdidas e sem saber o que esperar. Neste artigo, nosso objetivo é desmistificar esses mitos e fornecer informações confiáveis para ajudar as mulheres a passar por essa experiência desafiadora.
Desde a compreensão das causas e dos sintomas até a exploração de opções de tratamento e apoio emocional, capacitaremos as mulheres com o conhecimento de que precisam para tomar decisões informadas e encontrar consolo em saber que não estão sozinhas. Portanto, vamos separar o fato da ficção e esclarecer a gravidez anembrionária para garantir que as mulheres tenham as informações precisas de que precisam durante esse período difícil.
O que é gravidez anembrionária?
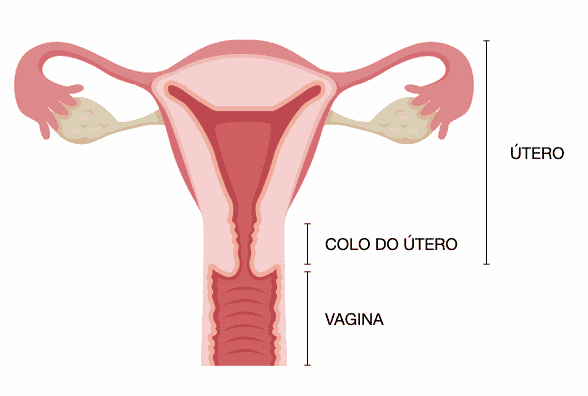
Uma gravidez anembrionária, também chamada de ovo cego, ocorre quando um óvulo fertilizado se implanta no útero e começa a desenvolver um saco gestacional, mas não há formação de embrião. Isso significa que não há bebê crescendo, apesar da presença de um saco gestacional. O saco gestacional continuará a crescer e, em alguns casos, ainda podem ocorrer alterações hormonais, levando a sintomas de gravidez, como sensibilidade nos seios e enjoos matinais. Entretanto, sem um embrião, a gravidez não pode progredir.
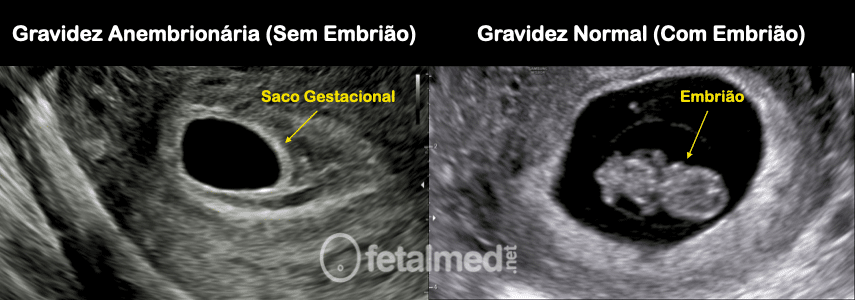
Imagens de ultrassom de gravidez normal (direita) e anembrionaria (esquerda). Note que o saco gestacional aparece nas duas imagens, mas o embrião só aparece na imagem da direita.
É importante entender que uma gravidez embrionária não é o mesmo que um aborto espontâneo. Em um aborto espontâneo, um embrião se forma e começa a se desenvolver, mas a gravidez termina antes de chegar ao termo. Na gravidez anembrionária, nenhum embrião se forma. Essa distinção é fundamental, pois ajuda as mulheres a entender a natureza específica de sua condição e a buscar apoio e opções de tratamento adequados.
A gravidez anembrionária também é diferente da gravidez química. Enquanto que na gravidez anembrionária é possível ver o saco gestacional no ultrassom, na gravidez química nada é visto. Na gravidez química apenas o teste de gravidez é positivo.
A gravidez anembrionária pode ocorrer em qualquer mulher em idade reprodutiva, independentemente de seu histórico de gravidez anterior. Estima-se que ela seja responsável por cerca de 50% de todas as perdas precoces de gravidez. Embora possa ser uma experiência devastadora, é essencial lembrar que a gravidez anembrionária é uma ocorrência comum e não significa necessariamente que futuras gestações serão afetadas.
Mitos sobre a gravidez anembrionária
Mito 1: A gravidez anembrionária é causada por algo que a mulher fez ou deixou de fazer.
Um dos mitos mais comuns sobre a gravidez anembrionária é que ela é causada por algo que a mulher fez ou deixou de fazer. Isso simplesmente não é verdade. A gravidez anembrionária é normalmente causada por anormalidades cromossômicas ou fatores genéticos que impedem o desenvolvimento adequado do embrião. Ela não está relacionada às ações ou ao comportamento da mulher durante a gravidez.
Mito 2: A gravidez anembrionária é uma condição rara.
Embora a gravidez anembrionária possa não ser tão comumente discutida como outras complicações da gravidez, ela está longe de ser rara. Como mencionado anteriormente, ela é responsável por aproximadamente 50% de todas as perdas precoces de gravidez. Compreender a prevalência da gravidez anembrionária pode ajudar as mulheres a perceber que não estão sozinhas em sua experiência e que há muitas outras que passaram por uma situação semelhante.
Mito 3: A gravidez anembrionária significa que você nunca poderá ter uma gravidez bem-sucedida.
Outro equívoco comum é que passar por uma gravidez anembrionária significa que a mulher nunca poderá ter uma gravidez bem-sucedida no futuro. Isso não é verdade. Embora a gravidez anembrionária possa ser emocionalmente angustiante, ela não indica necessariamente problemas futuros de fertilidade. Muitas mulheres que passaram por uma gravidez anembrionária tiveram gestações bem-sucedidas posteriormente.
Causas e fatores de risco da gravidez anembrionária
As causas exatas da gravidez anembrionária nem sempre são conhecidas, mas há vários fatores que podem aumentar o risco. A compreensão desses fatores de risco pode ajudar as mulheres a tomar decisões informadas e a tomar as devidas precauções ao planejar uma gravidez.
- Anormalidades cromossômicas: A causa mais comum de uma gravidez anembrionária são as anormalidades cromossômicas no óvulo fertilizado. Essas anormalidades podem impedir que o embrião se desenvolva adequadamente, levando à ausência de um embrião no saco gestacional.
- Desequilíbrios hormonais: Os desequilíbrios hormonais, principalmente nos níveis de progesterona, podem contribuir potencialmente para uma gravidez anembrionária. A progesterona é vital para manter uma gravidez saudável e apoiar o crescimento do embrião. Níveis insuficientes de progesterona podem prejudicar o desenvolvimento do embrião, resultando em gravidez anembrionária.
- Idade materna: A idade materna avançada é outro fator de risco para a gravidez anembrionária. À medida que a mulher envelhece, a qualidade de seus óvulos pode diminuir, aumentando a probabilidade de anormalidades cromossômicas e a ocorrência de gravidez anembrionária.
Sinais e Sintomas da Gravidez Anembrionária
É importante notar que a gravidez anembrionária pode começar como uma gravidez típica. Assim sendo, você pode sentir os primeiros sintomas de gravidez, como atraso menstrual, náuseas e seios sensíveis. No entanto, alguns sinais específicos podem apontar para esta condição.
Inicialmente, você pode perceber um sangramento vaginal leve. Na sequência, cólicas abdominais podem surgir. Frequentemente, estas dores se assemelham à sensação de um período menstrual intenso. Para um diagnóstico definitivo, o médico fará um exame de ultrassom transvaginal. Esse exame mostra o útero em detalhes e pode identificar a presença do saco gestacional vazio. Eventualmente poderá ser observado um descolamento do saco gestacional. Caso o diâmetro médio do saco gestacional seja maior que 25 mm o embrião deve ser identificado no ultrassom.
Se o saco gestacional tiver menos de 25 mm, será necessário repetir o ultrassom após duas semanas para confirmar o diagnóstico. Isso ocorre porque, em estágios muito precoces, pode ser difícil identificar o embrião. Assim, repetir o exame garante um diagnóstico preciso.
Impacto Emocional e Físico
O impacto emocional de uma gravidez anembrionária pode ser devastador. Inicialmente, a perspectiva de uma nova gravidez traz expectativas e alegria. Quando se descobre que o desenvolvimento embrionário não ocorreu, a perda pode ser difícil de assimilar. É normal sentir uma variedade de emoções, incluindo tristeza, raiva, frustração e confusão. Cada pessoa processa essas experiências de forma diferente e é importante lembrar que todos esses sentimentos são válidos. Buscar suporte emocional, seja através de profissionais de saúde mental, grupos de apoio ou entes queridos, pode ser muito benéfico durante esse período.

Com apoio e orientação médica adequados, mulheres que passam por uma gravidez anembrionária podem encontrar conforto e esperança para futuras tentativas de gravidez.
No aspecto físico, o corpo precisa se recuperar após o diagnóstico. O tratamento pode variar de uma espera vigilante, para permitir que o corpo expulse naturalmente o saco gestacional, até intervenções médicas como a curetagem uterina. Dependendo do tratamento escolhido, pode haver alguns efeitos colaterais, como cólicas e sangramento.
Após a eliminação do saco gestacional, a menstruação geralmente retorna dentro de 4 a 6 semanas. A maioria das mulheres que sofre uma gravidez anembrionária consegue ter uma gravidez saudável no futuro. Lembre-se de que cada experiência é única e a recuperação varia de pessoa para pessoa. O cuidado e apoio profissional são essenciais para uma recuperação saudável, tanto física quanto emocional.
Recuperação e Tentando Novamente
Depois de uma gravidez anembrionária, o período de recuperação pode variar para cada indivíduo. Uma parte fundamental desse processo é cuidar da saúde física e emocional.
Fisicamente, o corpo passará por um processo de recuperação após o tratamento. Isso pode envolver algum desconforto e sangramento, que deve diminuir ao longo do tempo. Importante, é aconselhável realizar consultas de acompanhamento com o médico para garantir que a recuperação está progredindo como deveria.
Emocionalmente, o impacto pode ser significativo. Lidar com a perda de uma gravidez esperada pode ser um processo doloroso e é crucial dar-se tempo para lamentar e se recuperar. Pode ser benéfico procurar apoio emocional durante este tempo, seja através de terapia, grupos de apoio ou simplesmente conversando com amigos e familiares.
Quando se trata de tentar engravidar novamente após uma gravidez anembrionária, as orientações podem variar. Geralmente, é recomendável aguardar de 3 a 6 meses para uma nova gestação. Este período é importante para que o corpo possa se recuperar. Além disso é importante, se você planeja engravidar novamente, a utilização do ácido fólico. Entretanto, cada situação é única e seu médico fornecerá a melhor orientação com base em suas circunstâncias individuais.
A perspectiva de tentar novamente pode ser emocionante, mas também gera ansiedade. É essencial lembrar que uma gravidez anembrionária é um evento isolado na maioria dos casos, e a possibilidade de ter uma gravidez saudável no futuro é alta. No entanto, cada experiência é única e é normal ter sentimentos mistos sobre tentar novamente. Nesses momentos, o apoio profissional e o autocuidado podem ser inestimáveis.
Mudanças no Estilo de Vida Reduzem o Risco de Gravidez Anembrionária
Embora nem sempre seja possível evitar a gravidez anembrionária, há certas mudanças no estilo de vida e precauções que as mulheres podem tomar para reduzir o risco. Essas incluem:
- Manter um estilo de vida saudável: Priorizar um estilo de vida saudável, incluindo uma dieta equilibrada, exercícios regulares e controle dos níveis de estresse, pode contribuir para a saúde reprodutiva geral. É importante consultar um profissional de saúde para obter recomendações específicas com base em circunstâncias individuais.
- Evitar tabaco e álcool: o tabagismo e o consumo excessivo de álcool têm sido associados a um risco maior de complicações na gravidez, inclusive gravidez anembrionária. É aconselhável evitar essas substâncias durante a gravidez e ao tentar engravidar.
- Tomar suplementos de ácido fólico: Foi demonstrado que a ingestão adequada de ácido fólico antes e durante a gravidez reduz o risco de certos defeitos congênitos. Recomenda-se que as mulheres em idade fértil tomem um suplemento diário de ácido fólico para apoiar a saúde reprodutiva geral.
- Cuidados pré-natais regulares: A realização de check-ups pré-natais regulares e o cumprimento das recomendações do profissional de saúde podem ajudar a identificar e solucionar qualquer problema em potencial logo no início. A detecção e a intervenção precoces podem melhorar significativamente os resultados da gravidez.
É importante lembrar que, embora essas precauções possam reduzir o risco, elas não garantem a prevenção de uma gravidez anembrionária. Às vezes, as complicações da gravidez ocorrem apesar de se tomar todas as precauções necessárias.
Lidando com a Gravidez Anembrionária e Olhando para o Futuro
Para finalizar, é fundamental entender que a gravidez anembrionária, apesar de ser uma situação desafiadora, é um evento que acontece sem qualquer culpa da mulher ou do casal. É uma condição que resulta de um problema aleatório no desenvolvimento embrionário e, infelizmente, é algo que está além do nosso controle.
É normal se sentir confusa e abalada após a experiência de uma gravidez anembrionária. No entanto, lembre-se de que o processo de recuperação envolve tanto o físico quanto o emocional. Permita-se sentir e processar a perda. O suporte profissional, como terapia e aconselhamento, pode ser extremamente útil nessa fase.
Quando se sentir pronta para tentar engravidar novamente, consulte seu médico. Ele poderá orientá-la sobre quando é seguro e apropriado fazê-lo. Lembre-se, a maioria das mulheres que passam por uma gravidez anembrionária tem, mais tarde, uma gravidez saudável.
A jornada da gravidez é cheia de altos e baixos, momentos de alegria e desafios. Se você estiver passando por uma gravidez anembrionária, saiba que não está sozinha. Há recursos e apoio disponíveis para ajudá-la nesse momento difícil, e há sempre esperança para o futuro.