Líquido Amniótico: tudo que você sempre quis saber!
O líquido amniótico é o fluido que envolve o bebê em desenvolvimento e preenche a bolsa e cavidade uterina. Quando a bolsa rompe é esse líquido que escoa pelas pernas. Ele começa a ser produzido já no 12º dia após a concepção e possui algumas funções muito importantes para que a gestação transcorra sem problemas e para o desenvolvimento do bebê
Bolsa contendo o feto e o preenchida por líquido amniótico.
O que é o líquido amniótico?
Enquanto o bebê ainda está dentro do útero, a bolsa amniótica envolve ele. Esta bolsa é formada por duas finas membranas, chamadas córion e âmnion. A olho nú as membranas parecem ser uma só pois estão bastantes aderidas e são muito finas. Nas gestações gemelares podemos ter uma ou duas bolsas.
Além do bebê, a bolsa contém também uma boa quantidade de líquido. Inicialmente este líquido é um transudato (líquido semelhante ao plasma sanguíneo). Como nas primeiras semanas da gestação a pele do bebê não é queratinizada, esse líquido passa através da pele do bebê para a bolsa.
Já na segunda metade da gravidez a pele do bebê se torna queratinizada e o líquido não consegue mais passar através da pele. Entretanto com o início do funcionamento dos rins, a urina do feto passa a ser o principal componente do líquido amniótico. Isso mesmo, a maior parte do líquido amniótico é a urina do bebê.
O líquido amniótico contém diversos componentes vitais, como nutrientes, hormônios e citocinas que protegem o bebê contra infecções. Porém, como o líquido é eminentemente urina fetal, 99% dele é simplesmente água.
O líquido amniótico tem um odor bastante característico de água sanitária. Isso permite identificar por exemplo quando ocorre a rotura da bolsa pois você poderá perceber um corrimento com este odor. Além disso existe alguma evidência de que a dieta da mãe pode influenciar o sabor do líquido amniótico e moldar os gostos e preferências do bebê no futuro.
Onde o líquido amniótico é produzido?
Além da urina, que é a principal fonte do líquido amniótico, ele também é composto pela secreção pulmonar do feto. Uma pequena parte de líquido passa da mãe para a bolsa (chamada via transmenbranosa) e outra parte do líquido vem diretamente da placenta (via intramenbranosa).
Assim como o líquido é constantemente produzido, ele também é absorvido, fazendo com que todo o líquido da bolsa seja trocado a cada 24 a 48 horas. A principal via de reabsorção do líquido é a deglutição fetal porém uma pequena parte também pode passar para a mãe ou para a placenta (as vias transmenbranosa e intramembranosa respectivamente). Para evitar o acúmulo ou falta de líquido este transporte por meio das membranas é regulado por proteínas presentes na membrana chamadas de aquaporinas.
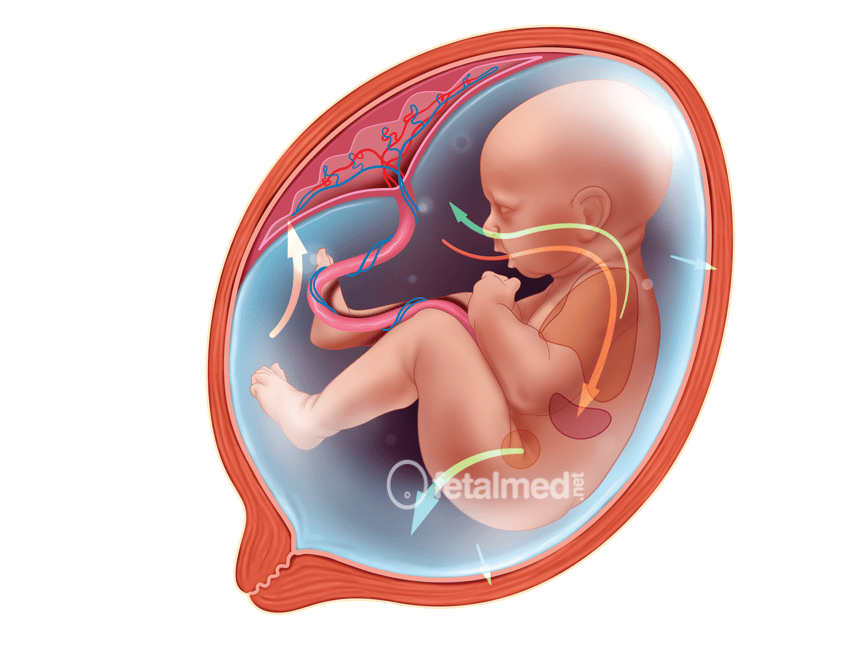
Principais locais de produção e reabsorção do líquido amniótico.
Qual é a função do líquido amniótico?
O líquido amniótico tem várias funções importantes para o desenvolvimento fetal. Atualmente existem importantes evidências de que o líquido amniótico não apenas protege o feto, mas também atua na sua nutrição e maturação. As suas principais funções são:
- Protege o feto contra traumas externos, distribuindo o impacto em toda a cavidade uterina;
- Evita a compressão do cordão umbilical;
- Permite o crescimento simétrico do feto;
- Protege contra bactérias;
- Confere estabilidade térmica;
- Permite a movimentação fetal, auxiliando no desenvolvimento muscular;
- Auxilia o desenvolvimento pulmonar;
- É capaz de nutrir o feto;
- Auxilia na maturação do trato gastrointestinal;
- Auxilia o desenvolvimento e maturação pulmonar;
Como saber se o volume de líquido amniótico está normal?
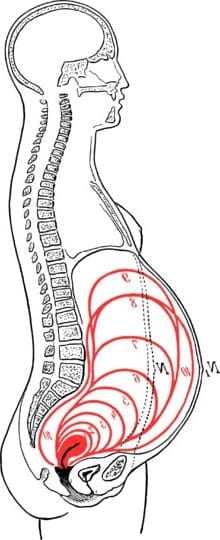
O volume de líquido varia durante a gestação. No começo o volume é relativamente pequeno (pois o bebê também é pequeno). Esse volume aumenta atingindo o seu máximo por volta de 34 semanas de gestação. Depois ocorre uma pequena redução no seu volume até o parto.
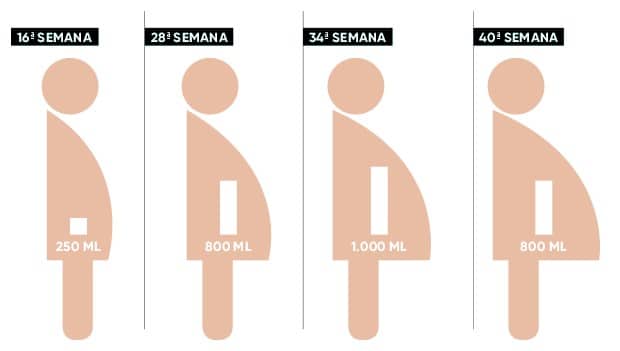
Volume de líquido amniótico ao longo da gestação.
Não é possível medir esse volume de líquido durante a gestação, nem mesmo com o ultrassom. Isto ocorre por dois motivos. Em primeiro lugar porque o ultrassom produz imagens bidimensionais e medidas de volume são feitas tridimensionalmente. Em segundo lugar o ultrassom produz imagens de partes da cavidade uterina e não dela como um todo. Dessa forma nem mesmo o ultrassom 3D pode medir o volume de líquido amniótico dentro da cavidade uterina.
Então com essa avaliação é feita?
O médico que realiza o exame de ultrassom irá medir um número chamado Índice de Líquido Amniótico (ou ILA). Calculamos esse índice dividindo a cavidade em quatro quadrantes e medindo o maior bolsão de líquido em cada um destes quadrantes. A soma dos quatro quadrantes é o Índice de Líquido Amniótico. Portanto este índice não tem um valor fixo para a normalidade, os limites mínimo e máximo variam durante a gravidez (veja uma tabela com esses valores).
Os maiores problemas relacionados a quantidade de líquido amniótico são o seu excesso (tecnicamente chamado de polidrâmnio ou polihidrâmnio) e a sua falta (oligoâmnio ou oligohidrâmnio).