A Delicada Balança da Manobra de Kristeller na Sala de Parto
A manobra de Kristeller, uma técnica obstétrica desenvolvida no século 19, tem sido objeto de intenso debate na comunidade médica. Originalmente proposta para auxiliar no processo de parto aplicando pressão externa no fundo uterino, sua eficácia e segurança têm sido questionadas por especialistas e organizações de saúde. Este artigo busca explorar a história da manobra de Kristeller, detalhando seu desenvolvimento, aplicação e as principais controvérsias que a cercam atualmente. Ao mergulharmos neste tema, vamos desvendar as complexidades desta prática obstétrica e entender por que ela permanece um tópico de discussão tão relevante no parto moderno.
Origem da Manobra de Kristeller
A manobra de Kristeller leva o nome de Samuel Kristeller, um obstetra alemão que a propôs em meados do século 19. Neste período, a obstetrícia estava passando por numerosas mudanças, com o desenvolvimento de novas técnicas e instrumentos para auxiliar nos partos. Kristeller introduziu esta manobra com o objetivo de facilitar a fase final do trabalho de parto, aplicando pressão manual no fundo do útero para reforçar as contrações e ajudar na descida do feto.
A técnica original, conforme descrita por Kristeller, envolvia a aplicação de pressão moderada na parte inferior do abdômen da parturiente, sincronizada com as contrações naturais do útero, para auxiliar no esforço expulsivo. As indicações iniciais para a manobra incluíam situações em que o parto não progredia de forma satisfatória devido à fadiga materna ou a contrações uterinas ineficazes. A intenção era oferecer uma alternativa menos invasiva às intervenções cirúrgicas, como o uso de fórceps, proporcionando uma forma de suporte durante o parto natural.
Contudo, é importante destacar que o contexto médico e os padrões de cuidado com o parto na época de Kristeller eram muito diferentes dos atuais, o que influencia a forma como a manobra é vista e aplicada hoje em dia.
Propósito e Técnica da Manobra
O principal objetivo da manobra de Kristeller é auxiliar na fase expulsiva do trabalho de parto, reforçando as contrações uterinas para facilitar a descida e a expulsão do feto. Esta técnica é considerada em situações em que o progresso do parto é mais lento do que o esperado, e acredita-se que um empurrão adicional possa beneficiar o processo natural.
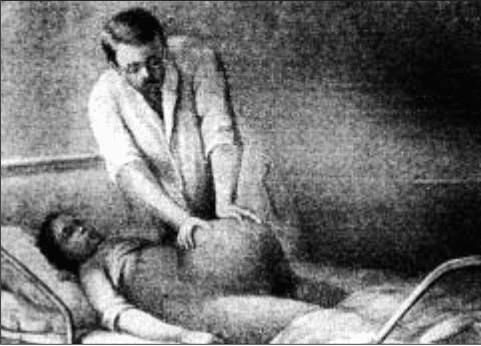
Como é realizada a manobra de Kristeller.
A técnica envolve a aplicação de pressão manual no fundo uterino, a parte superior do abdômen da gestante, logo acima do útero. A pressão é exercida de forma descendente e direcionada durante uma contração uterina, com o objetivo de aumentar a força da contração e ajudar o feto a mover-se pelo canal de parto. É importante que essa pressão seja aplicada de maneira cuidadosa e controlada para evitar desconforto excessivo ou riscos para a mãe e o bebê.
A manobra de Kristeller é geralmente aplicada quando a mãe está tendo dificuldades em empurrar de forma efetiva ou quando as contrações uterinas são insuficientes para promover a progressão do parto. No entanto, sua aplicação deve ser avaliada cuidadosamente por profissionais de saúde qualificados, considerando a saúde e as condições específicas de cada parturiente, bem como o bem-estar do feto.
É fundamental que a manobra seja realizada por um profissional de saúde experiente e com o consentimento informado da gestante, respeitando as diretrizes e recomendações médicas atuais, bem como as preferências e o conforto da parturiente.
Controvérsias Modernas
Ao longo dos anos, a percepção e a aplicação da manobra de Kristeller sofreram mudanças significativas, levando a debates acalorados na comunidade médica e entre os defensores dos direitos das mulheres. Originalmente aceita como uma prática padrão em certos cenários de parto, a manobra agora é vista com cautela devido a preocupações crescentes sobre sua segurança e a falta de evidências científicas robustas que comprovem sua eficácia.
Segurança e Riscos Associados
Um dos principais pontos de controvérsia em torno da manobra de Kristeller é a segurança tanto para a mãe quanto para o bebê. Estudos e relatos indicam que a aplicação inadequada da pressão pode levar a complicações como ruptura uterina, hemorragias, lacerações vaginais e até mesmo distocia de ombro no recém-nascido. Esses riscos levantaram questionamentos sobre a adequação da manobra em ambientes de parto modernos, onde a segurança e o bem-estar da mãe e do bebê são de extrema importância.
Ética e Consentimento
Outra questão fundamental diz respeito à ética e ao consentimento. A aplicação da manobra de Kristeller, muitas vezes realizada em momentos críticos e de grande vulnerabilidade para a parturiente, coloca em debate a autonomia da mulher e seu direito de tomar decisões informadas sobre as intervenções em seu próprio corpo. A necessidade de consentimento informado e respeito às preferências da gestante é um ponto crucial nas discussões atuais, enfatizando a importância da comunicação clara e do respeito às escolhas individuais.
Diretrizes e Recomendações
Em resposta às controvérsias, algumas organizações de saúde e obstetrícia têm revisado suas diretrizes e recomendações sobre o uso da manobra de Kristeller. Muitas desencorajam ou restringem seu uso, apontando para a necessidade de práticas baseadas em evidências e o respeito aos princípios éticos no atendimento ao parto.
Esses debates refletem uma mudança mais ampla na abordagem do parto, com um movimento em direção a práticas mais centradas na mulher, que valorizam a experiência de parto positiva, a segurança e o respeito à autonomia da gestante. A discussão em torno da manobra de Kristeller é emblemática dessa transformação e continua a ser um tópico relevante na obstetrícia moderna.
Riscos Associados à Manobra de Kristeller
A manobra de Kristeller, embora tenha sido projetada para auxiliar no parto, carrega consigo uma série de riscos potenciais tanto para a mãe quanto para o feto. Essas complicações podem variar em gravidade e impacto, dependendo da técnica e força aplicadas durante o procedimento.
Para a Mãe
Entre as complicações para a mãe, estão:
- Hemorragias: A pressão excessiva sobre o útero pode levar a lacerações e hemorragias, aumentando o risco de complicações pós-parto.
- Ruptura Uterina: Embora rara, a pressão intensa pode causar uma ruptura no útero, uma emergência médica que requer intervenção cirúrgica imediata.
- Lesões no Assoalho Pélvico: A força aplicada pode provocar danos no assoalho pélvico, resultando em problemas de longo prazo como incontinência urinária e prolapsos.
Para o Feto
O feto também pode ser afetado adversamente pela manobra, com riscos incluindo:
- Distocia de Ombro: A pressão aplicada pode resultar em uma posição desfavorável do feto, levando à distocia de ombro, onde os ombros do bebê ficam presos após a saída da cabeça.
- Traumas no Nascimento: A manobra pode causar traumas físicos no bebê, incluindo fraturas ósseas e lesões nos nervos.
- Sofrimento Fetal: A pressão excessiva pode comprometer o fluxo sanguíneo e a oxigenação do feto, levando ao sofrimento fetal.
Casos de Mau Uso
O mau uso da manobra de Kristeller, seja pela aplicação de força excessiva, técnica inadequada ou em situações clínicas inapropriadas, pode exacerbar os riscos mencionados. Casos de mau uso muitas vezes resultam em desfechos adversos graves, que poderiam ter sido evitados com o uso de práticas obstétricas baseadas em evidências e o respeito à fisiologia do parto natural.
A discussão sobre os riscos associados à manobra de Kristeller é crucial para sensibilizar profissionais de saúde e gestantes sobre a importância de práticas seguras e respeitosas no parto. A adoção de diretrizes claras, treinamento adequado e a garantia do consentimento informado são medidas essenciais para minimizar os riscos e promover uma experiência de parto positiva e segura para todas as mulheres.
Alternativas e Recomendações Atuais
Na atualidade, a abordagem ao parto e às intervenções obstétricas evoluiu significativamente, com uma ênfase crescente em práticas baseadas em evidências e no respeito à autonomia e preferências da gestante. Nesse contexto, a manobra de Kristeller, tradicionalmente usada para auxiliar em partos difíceis, tem sido reavaliada sob uma perspectiva moderna, levando a mudanças nas recomendações de organizações de saúde.
Alternativas Modernas ao Manejo de Partos Difíceis
Em resposta às preocupações sobre os riscos associados à manobra de Kristeller, profissionais de saúde têm adotado alternativas mais seguras para gerenciar partos difíceis. Técnicas como o uso de posições alternativas de parto, o encorajamento de movimentos e a mobilidade durante o trabalho de parto, e o suporte emocional contínuo são algumas das estratégias empregadas para facilitar o processo de parto sem recorrer à pressão externa sobre o abdômen. Além disso, o uso de analgesia adequada e a assistência de um profissional experiente podem ajudar a gestante a superar dificuldades sem a necessidade de intervenções invasivas.
Recomendações de Organizações de Saúde
Diversas organizações de saúde e obstetrícia, incluindo a Organização Mundial da Saúde (OMS), têm se posicionado sobre o uso da manobra de Kristeller. Em geral, há uma tendência à desencorajamento do uso rotineiro dessa prática, dado a falta de evidências que comprovem sua segurança e eficácia. Recomenda-se que qualquer intervenção durante o parto seja baseada em evidências científicas sólidas e realizada com o pleno consentimento da gestante.
A importância do diálogo aberto entre a equipe de saúde e a gestante, respeitando suas escolhas e preferências, é fundamental. O consentimento informado e a discussão sobre os riscos e benefícios de qualquer intervenção são aspectos cruciais do atendimento obstétrico contemporâneo.
Essas recomendações refletem um movimento mais amplo na obstetrícia moderna em direção a um cuidado mais centrado na paciente, que valoriza a experiência do parto e minimiza intervenções desnecessárias ou potencialmente prejudiciais. A abordagem ao parto é cada vez mais personalizada, levando em consideração as condições específicas de cada gestante e as melhores evidências disponíveis para garantir o bem-estar de mãe e bebê.