O que é o Assoalho Pélvico?
O assoalho pélvico é um grupo de músculos, ligamentos e tecido conjuntivo que se prende aos ossos pélvicos. Esses músculos e tecidos sustentam os órgãos pélvicos, incluindo a bexiga, o útero e o reto.
A fraqueza ou dano aos músculos do assoalho pélvico pode levar a problemas como incontinência ou prolapso. Exercícios para o assoalho pélvico podem ajudar a prevenir ou melhorar estes problemas.
Qual a importância do assoalho pélvico para a saúde da mulher?
O assoalho pélvico é importante para a saúde da mulher porque suporta os órgãos pélvicos e ajuda a controlar a micção e os movimentos intestinais. Ele também desempenha um papel importante na função sexual.
Se não fosse pelo assoalho pélvico nossos órgãos da pelve não teriam sustentação pois a nossa bacia óssea é “furada” na parte inferior. Esse furo é importante inclusive para a nossa reprodução pois faz parte do trajeto do parto.
No momento do nascimento o bebê irá passar pela pelve óssea e por isso é importante que exista este trajeto.

Exercícios para o fortalecimento do assoalho pélvico.
E aqui já entendemos a importância do nosso assoalho pélvico. Toda a pressão que existe na nossa pelve e os órgãos como útero, bexiga e outras estruturas são mantidos no lugar pelo assoalho pélvico.
Além disso, quando espirramos a musculatura do assoalho pélvico é o que mantém as coisas no lugar. No assoalho pélvico, por exemplo, está a musculatura que nos permite controlar a micção. Problemas no assoalho pélvico também podem causa incontinência urinária.
Durante a gestação o assoalho pélvico tem papel determinante, pois é responsável por suportar o peso do feto, placenta e líquido amniótico. Mais tarde, durante o parto, é o assoalho pélvico que auxilia nos movimentos do trabalho de parto e na expulsão do bebê.
Normalmente, estamos acostumadas a dar atenção e valor às partes externas do nosso corpo, que esteticamente saltam aos olhos, mas não adianta que a região exterior esteja impecável se a estrutura interna (muscular) não for saudável o suficiente para cumprir sua missão e fazer o suporte adequado.
Quais são os músculos do assoalho pélvico?
Existem camadas musculares que formam o assoalho pélvico. A primeira camada é chamada de camada muscular superior, sendo formada pelos músculos levantadores do ânus e o músculo coccígeo.
Os músculos levantadores do ânus são o principal grupo muscular do assoalho pélvico. Apresenta dupla função, sustentação dos órgãos pélvicos e deslocamento anterior ou posterior dos órgãos pélvicos, permitindo a abertura ou fechamento da uretra, vagina e ânus.
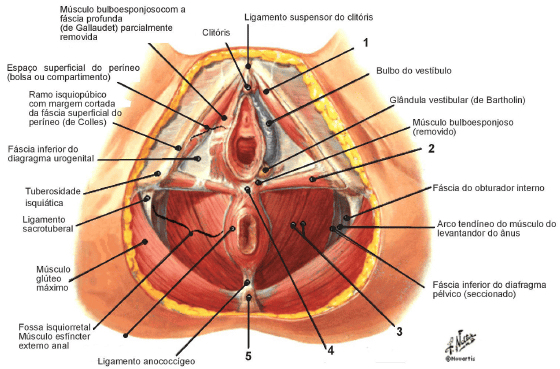
Músculos do Assoalho Pélvico.
A camada muscular média é formada pelo músculo longitudinal do ânus. Ele contribui tanto para os mecanismo de continência quando de micção e evacuação.
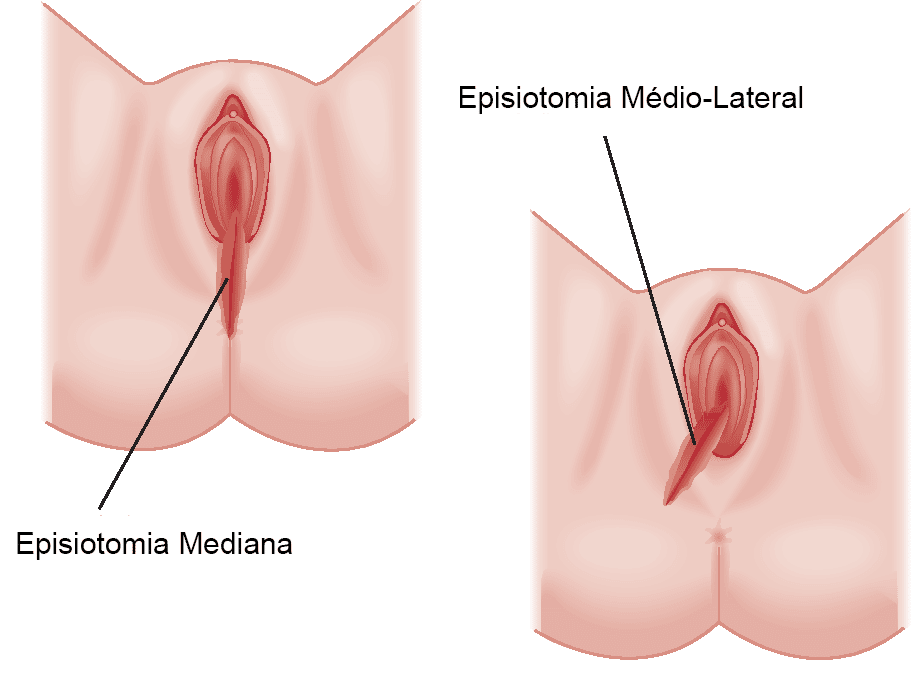
Já a camada inferior é composta pelos músculos isquiocavernosos, bulbocavernosos, transverso superficial e profundo do períneo e esfíncter anal externo. A episiotomia, insição cirúrgica para ampliar o canal do parto é realizada nos músculos bulbocavernosos e transverso superficial do períneo, podendo estender-se até os levantadores do ânus.
O que é disfunção do assoalho pélvico?
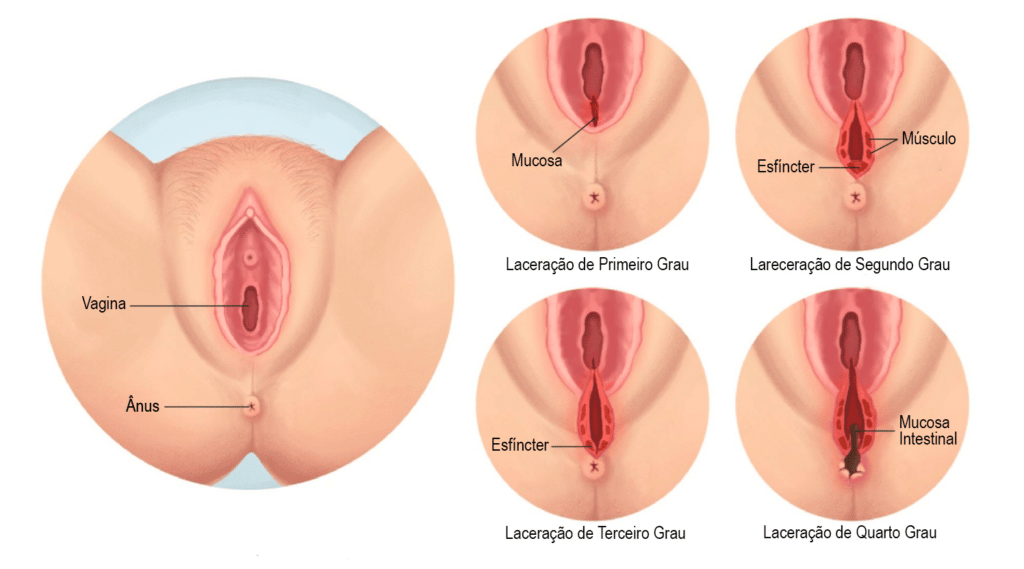
Disfunção do assoalho pélvico é um termo geral usado para descrever problemas com o músculos do assoalho pélvico. Estes problemas podem incluir dor pélvica, incontinência urinária ou fecal, prolapso de órgãos pélvicos e disfunção sexual.
A disfunção do assoalho pélvico pode ser causada por uma variedade de coisas, incluindo gravidez, parto, obesidade, tosse crônica ou espirros, e prisão de ventre.
Quais são os sintomas de disfunção do assoalho pélvico?
Os sintomas de disfunção do assoalho pélvico podem variar, dependendo da causa. Alguns dos sintomas mais comuns incluem:
- Dor nas costas ou nas nádegas
- Dor durante a relação sexual-Dor ao urinar
- Incontinência urinária ou fecal
- Sensação de peso ou pressão na região vaginal ou anal
- Prolapso de órgãos pélvicos
Como é tratada a disfunção do assoalho pélvico?
O tratamento da disfunção do assoalho pélvico depende do problema específico. As opções de tratamento podem incluir exercícios para o assoalho pélvico, biofeedback, estimulação elétrica e cirurgia.
Os exercícios para o assoalho pélvico são freqüentemente a primeira linha de tratamento para a disfunção do assoalho pélvico. Estes exercícios podem ajudar a tonificar e fortalecer os músculos do assoalho pélvico. O biofeedback é uma técnica que pode ajudar pessoas a controlar seus músculos do assoalho pélvico. A estimulação elétrica é outra opção de tratamento que pode ajudar as pessoas a ter maior controle sobre os músculos do assoalho pélvico. Em alguns casos, a cirurgia é necessária para corrigir as disfunções do assoalho pélvico.