Hidropsia fetal: o que é e como tratar
Hidropsia fetal é uma condição grave onde o feto tem um acúmulo anormal de líquido em duas cavidades do corpo ou apresenta edema de subcutâneo associado a derrame em uma cavidade. A hidropsia fetal não é por si uma doença, mas sim o sintoma (a expressão) de uma doença ou malformação que o feto possa apresentar. Existem diversas causas para a hidropsia fetal.
Classificação
Os quadros de hidropsia fetal são classificados em hidropsia imune e hidropsia não imune, de acordo com o problema que causou o quadro de hidropsia.
Hidropsia fetal imune é aquela que ocorre em decorrência de uma incompatibilidade sanguínea entre a mãe e o feto, quadro chamado de isoimunização Rh ou eritroblastose fetal. Essa condição ocorre mais frequentemente quando a mãe é Rh negativo e o feto é Rh positivo. Quando a mãe é previamente sensibilizada ela produz anticorpos que atravessam a placenta e atacam as hemácias fetais. Neste caso o feto torna-se progressivamente anêmico, o que acaba por provocar edema e derrame (acúmulo anormal de líquido) em diferentes cavidades do corpo. Com o desenvolvimento da imunoglobulina anti-Rh na década de 60 cada vez menos observamos quadros de hidropsia fetal imune.
Hidropsia fetal não imune, por outro lado, não tem ligação com a incompatibilidade sanguínea. Este problema ocorre quando o corpo do bebê tem alguma dificuldade para lidar com os fluidos corporais. A hidropsia fetal não imune atualmente responde por cerca de 90% dos quadros de hidropsia fetal. As causas mais frequentes de hidropsia não imune são a insuficiência cardíaca, o derrame pleural, a anemia grave que pode ocorrer em casos de infecção ou talassemia, e problemas genéticos como a Síndrome de Turner.
Como é feito o diagnóstico da Hidropsia fetal
O diagnóstico de hidropsia fetal é feito pelo ultrassom. Não é possível diagnosticar quadros de hidropsia pelo exame físico realizado nas consultas de pré-natal. Durante o exame de ultrassom o médico irá observar mais comumente os seguintes problemas:
- Edema de subcutâneo
- Derrame pleural
- Derrame pericárdico
- Ascite
- Aumento do líquido amniótico
Vamos entender o que é cada um destes sinais a seguir:
Edema de subcutâneo
Normalmente abaixo da pele de todos os bebês existe uma quantidade bastante pequena de líquido no tecido subcutâneo. Em casos de hidropisia este líquido aumenta e isso é possível de ser visto no ultrassom. Mais comumente este edema é observado no crânio do bebê. Em situações normais a pele fica bastante próxima do crânio (parte óssea). Em casos onde ocorre o edema de subcutâneo o espaço entre a pele e o osso fica mais pronunciado.
Derrame pleural
Chamamos de derrame pleural quando existe líquido no tórax, em volta dos pulmões. O derrame pleural pode ser tanto a causa do problema como a manifestação de um outro problema. Em casos onde o derrame pleural é muito pronunciado os pulmões e o coração poderão ser comprimidos, causando a insuficiência cardíaca e o quadro de hidropsia.
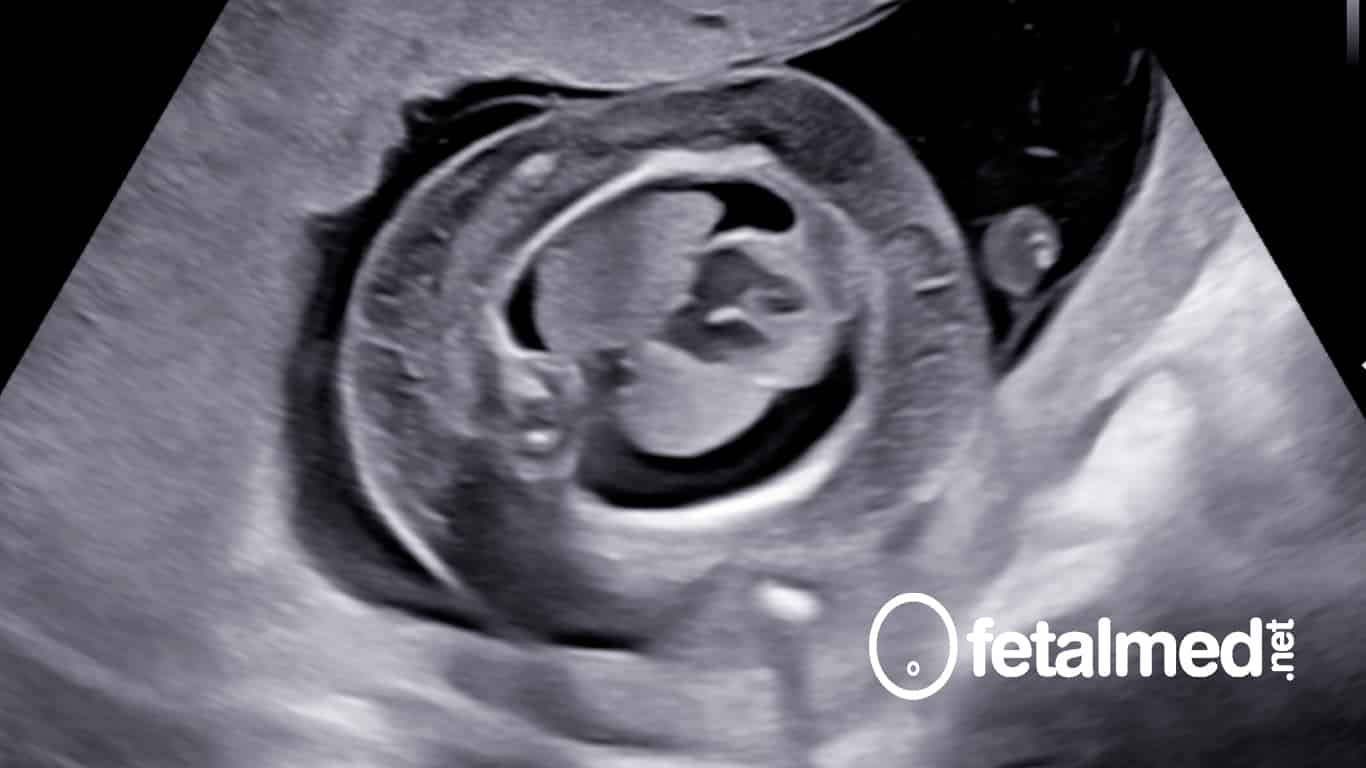
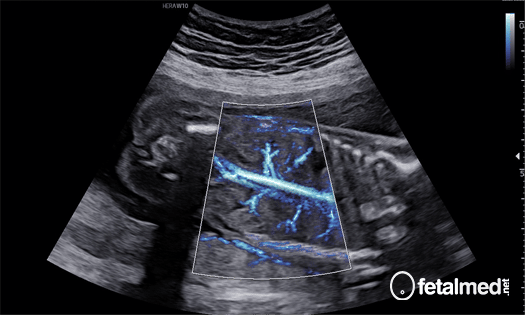
Imagem do tórax fetal demonstrando edema de subcutâneo e derrame pleural bilateral.
Derrame pericárdico
Por vezes o líquido poderá se acumular em uma membrana que fica em volta do coração, chamada de pericárdio. Por isso o nome de derrame pericárdico. Assim como no derrame pleural o derrame pericárdico também pode ser a causa do quadro de hidropsia. Se o derrame pericárdico for muito volumoso também irá provocar uma insuficiência cardíaca que poderá levar ao quadro de hidropsia.
Para avaliar o comprometimento da função cardíaca, alguns pesquisadores desenvolveram um escore que permite identificar a gravidade da doença, o Escore de Perfil CardioVascular (EPCV).
Ascite
Quando temos líquido livre na cavidade abdominal chamamos de ascite. O abdômen também é um dos locais onde o líquido poderá se acumular. Diferente dos derrames pleural e cardíaco a ascite não costuma ser uma causa da hidropisia em si.
Aumento do líquido amniótico
Por vezes, associado ao quadro de hidropsia fetal temos o aumento no volume de líquido amniótico, que recebe o nome de polidrâmnio.
O que pode causar a hidropsia fetal?
A hidropsia fetal pode ter diversas causas diferentes, o que muitas vezes faz com que o diagnóstico da problema que está causando o acúmulo de líquido seja difícil. As principais causa de hidropsia fetal são:
- Causas cardíacas: Taquicardia supraventricular paroxística, hipoplasia do coração esquerdo, defeitos do coxim endocárdico e malformação congênita das vias aéreas pulmonares
- Anomalias cromossômicas: síndrome de Turner, síndrome de Down e síndrome de Edwards
- Causas linfáticas: Displasia linfática congênita
- Infecções: Parvovírus B19 (quinta doença), citomegalovírus e infecções por sífilis em mulheres grávidas
- Doenças metabólicas: doença de Niemann-Pick tipo C (NPC), doença de Gaucher tipo 2 e deficiência da enzima beta-glucuronidase
- Tumores: Teratoma (teratoma sacrococcígeo), tumores hepáticos e neuroblastoma
- Doenças maternas: Diabetes mellitus e hipertireoidismo
- Causas urinárias: Nefrose congênita e síndrome de prune-belly
- Causas digestivas: volvo intestinal e peritonite meconial
- Causas hematológicas: alfa-talassemia, síndrome de transfusão feto-fetal (TTTS) em gestações gemelares monocoriônicas e leucemias
- Distúrbios do metabolismo dos glóbulos vermelhos: deficiência de glicose fosfato isomerase, deficiência de piruvato quinase e deficiência de glicose-6-fosfato desidrogenase (G6PD)
- Distúrbios da produção de eritrócitos: anemia diseritropoiética congênita, síndrome de Diamond-Blackfan e anemia de Fanconi
- Distúrbios da membrana eritrocitária: esferocitose hereditária, eliptocitose hereditária, piropoiquilocitose hereditária e síndromes de estomatocitose hereditária
Se o seu bebê foi diagnosticado com um quadro de hidropsia fetal recomendamos que faça uma consulta com um especialista em medicina fetal. Por vezes não será possível chegar a um diagnóstico definitivo e estes casos são chamados de idiopáticos.
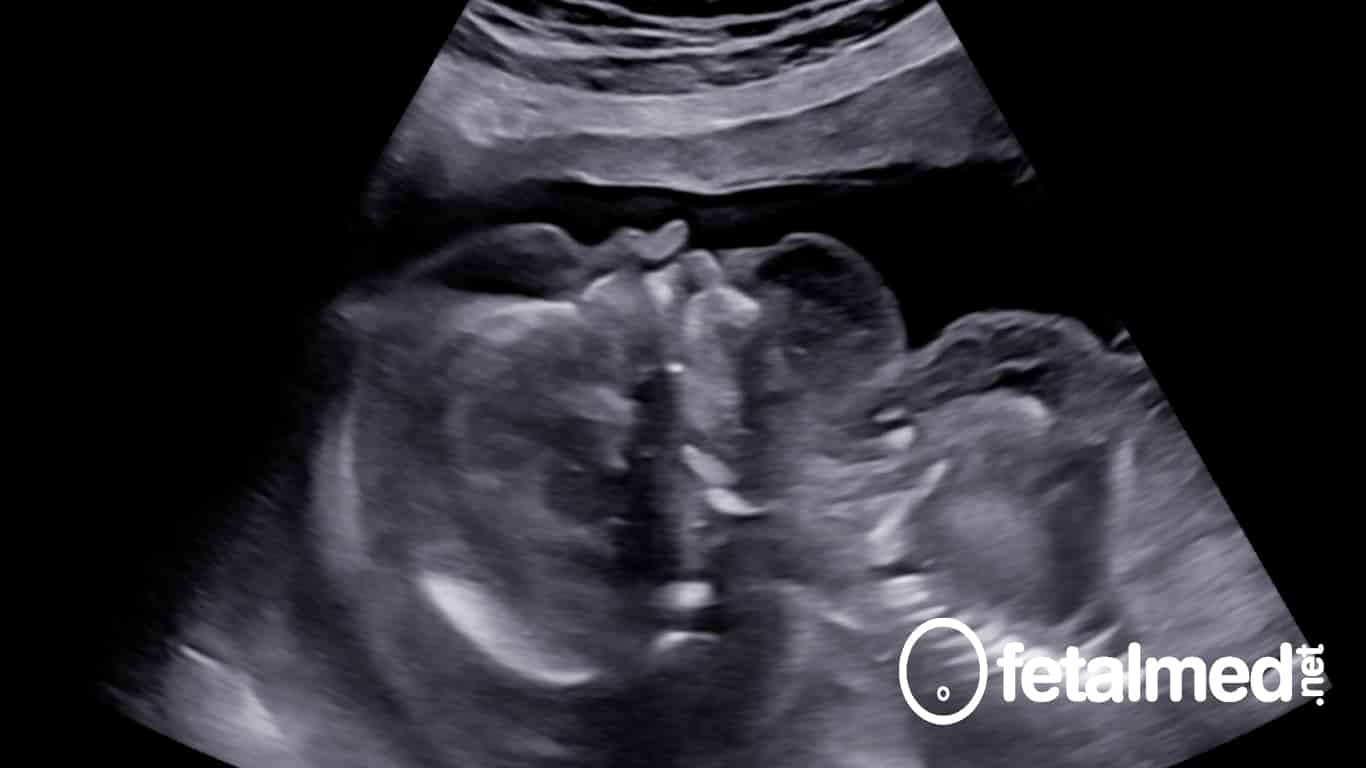
Perfil da face fetal demonstrando importante edema de subcutâneo.
Quais exames normalmente são feitos para investigar o quadro de hidropsia fetal?
O seu médico assistente poderá solicitar exames de sangue para verificar infecções e diabetes. A investigação dos quadros de hidropsia fetal também costuma incluir:
- Ultrassom morfológico
- Ecocardiografia fetal
- Amniocentese para cariótipo fetal
Essa é a investigação básica e como o mecanismo e etiologia do problema pode variar o seu médico poderá solicitar exames individualizados para o seu caso.
Qual é o tratamento para a hidropsia fetal?
O tratamento para a hidropsia fetal irá depender da causa da doença. Por exemplo, se o feto encontra-se hidrópico por um quadro de anemia, o médico irá recomendar a realização de transfusões de sangue para tratar a anemia fetal. Este tratamento é mais comum para casos de incompatibilidade do fator rh.
Já em casos de infecções, como a sífilis, o tratamento é direcionado para a infecção materna e fetal. Fetos que adquiriram sífilis através da mãe durante o período pré natal podem se beneficiar do tratamento com penicilina.
Nos casos de arritmias cardíacas o tratamento é a utilização de drogas para corrigir a arritmia e elas podem ser administradas para a mãe. Excepcionalmente será necessário administrar a medicação diretamente para o feto.
Nas gestações gemelares monocoriônicas complicadas com a síndrome de transfusão feto-feto, o quadro de hidropsia fetal poderá se manifestar, geralmente no feto doador. Nestes casos o tratamento é a cirurgia intra-uterina com laser para interromper a transfusão de sangue entre os bebês.
Quando a causa do problema é o derrame pleural, o médico poderá recomendar a colocação de um dreno para esvaziar o tórax do bebê. Este esvaziamento irá ajudar o coração a funcionar, melhorando o quadro de hidropsia fetal.
Estes são os principais tratamentos utilizados para a hidropisia fetal. Entretanto o médico poderá utilizar outros tratamentos, dependendo da etiologia do quadro.
Existe cura para hidropsia?
Sim, por vezes é possível que a hidropsia fetal regrida espontâneamente. Em outros casos o tratamento instituído, como o antibiótico para infecção ou a colocação de um dreno torácico poderá reverter o quadro de hidropsia. Muitas vezes isto pode ocorrer inclusive ainda no pré-natal.
Qual o prognóstico para um bebê com hidropisia fetal?
Os quadros de hidropsia fetal são bastante graves e a mortalidade é alta, ainda no período da gestação ou logo após o nascimento. Os recém nascidos prematuros com quadros de hidropsia fetal são particularmente mais graves e por isso adiantar o parto nem sempre é uma boa conduta.
Na hidropsia, o acúmulo anormal de líquido pode trazer problemas para a mãe?
A hidropsia fetal não costuma ter repercusões na mãe e por isso na maioria das vezes não irá trazer nenhum tipo de complicação. Em casos muito raros, a mãe poderá apresentar a chamada Síndrome do Espelho (ou Síndrome de Ballantyne).
A síndrome de espelho é uma patologia incomum na qual edema materno é observado em associação com hidropsia fetal e/ou placentária graves. Esta doença pode ser fatal para a mãe e para o feto. Ainda não compreendemos muito bem o que causa esta síndrome, e ela pode ser confundida com a pré-eclâmpsia.