Sonhar com gravidez é uma experiência que intriga muitas pessoas, despertando curiosidade e, às vezes, emoções conflitantes. Antes de mais nada, é importante entender que os sonhos sempre ocuparam um lugar especial no imaginário humano, sendo interpretados de várias formas em diferentes culturas ao longo da história. Nesse sentido, sonhar com gravidez não é apenas uma questão de curiosidade passageira, mas algo profundamente conectado às nossas emoções e experiências de vida.
Para gestantes ou mulheres que estão no período fértil, esses sonhos podem carregar significados ainda mais profundos. Seja como for, eles podem refletir desejos, medos, expectativas ou até mesmo proporcionar insights sobre a idade gestacional. Desde já, é vital destacar que interpretar esses sonhos não é uma ciência exata, mas uma jornada pessoal que pode levar a uma compreensão mais rica de si mesma e da fase única e emocionante da vida que é a gravidez.
Neste artigo, vamos explorar os possíveis significados de sonhar com gravidez, a ligação com o período fértil e a idade gestacional, e como esses sonhos podem ser interpretados e compreendidos. Acima de tudo, nosso objetivo é fornecer uma visão esclarecedora e reconfortante sobre um tópico tão fascinante e pessoal. Portanto, se você já teve esse sonho ou está curioso para entender o que ele pode significar, continue lendo para mergulhar em uma análise detalhada e envolvente.
Sonhos e seu Significados
Desde que o ser humano começou a refletir sobre a mente e a consciência, os sonhos têm sido uma fonte de fascínio e mistério. Sob o mesmo ponto de vista, entender o significado dos sonhos é uma tarefa complexa e multifacetada. Assim como cada pessoa é única, os sonhos também são pessoais e podem carregar diferentes interpretações.
Em primeiro lugar, é essencial reconhecer que os sonhos são uma mistura de pensamentos, emoções, memórias e experiências. Por exemplo, eles podem ser o reflexo de eventos diários, medos, desejos ou até mesmo premonições, dependendo das crenças culturais e pessoais. Bem como, os sonhos com gravidez se encaixam perfeitamente nessa complexidade, revelando várias camadas de significado.
A psicologia moderna oferece algumas perspectivas sobre o que esses sonhos podem representar. Nesse sentido, sonhar com gravidez pode ser uma metáfora para o nascimento de novas ideias, a criação de um novo projeto, ou um desejo subconsciente de cuidar e nutrir. Contudo, para mulheres no período fértil ou em diferentes fases da idade gestacional, os sonhos de gravidez podem ter conotações ainda mais profundas.
Igualmente, é interessante notar que os sonhos de gravidez podem ocorrer tanto em homens quanto em mulheres. Em contrapartida, enquanto em mulheres esses sonhos podem estar ligados a sentimentos sobre maternidade e relações familiares, em homens, podem simbolizar uma relação com a paternidade ou responsabilidade crescente.
Acima de tudo, interpretar sonhos, especialmente aqueles relacionados à gravidez, requer uma abordagem cuidadosa. Cada sonho é uma experiência individual, e o significado pode variar amplamente. Portanto, é fundamental explorar o contexto, as emoções associadas e a fase da vida da pessoa para chegar a uma compreensão verdadeira do que o sonho pode estar tentando comunicar.
Em suma, sonhar com gravidez é um fenômeno complexo e enriquecedor que pode oferecer insights valiosos sobre nós mesmos. Ainda assim, esses sonhos são apenas uma parte do vasto e intrigante mundo dos sonhos, uma janela para nosso subconsciente que continua a fascinar e desafiar nossa compreensão.
Interpretando Sonhar com Gravidez
A interpretação de sonhar com gravidez é um caminho fascinante que leva ao coração do inconsciente, refletindo aspectos variados da nossa vida, desde o ambiente de trabalho até o relacionamento amoroso. Esses sonhos podem ser um sinal de algo profundo acontecendo dentro de nós, simbolizando nossos desejos, medos, realizações e muito mais.
Sonhar com Gravidez Própria
Quando a mulher sonhar que está grávida, pode ser um reflexo de mudanças significativas em sua vida. Pode ser um símbolo de um novo plano, uma vontade de criar algo novo ou uma mudança positiva no ambiente de trabalho. No contexto do relacionamento amoroso, pode indicar um aprofundamento da conexão ou um desejo de família.
O bem-estar também desempenha um papel nesses sonhos, já que a gestação simboliza um processo de crescimento e nutrição. É como se o inconsciente estivesse gestando algo, preparando-se para trazer algo à luz.
Sonhar com a Gravidez de Outra Pessoa
Esse tipo de sonho pode ser um reflexo de seus sentimentos e situações em relação à pessoa grávida no sonho. Pode ser um símbolo de prosperidade e sucesso compartilhados, especialmente se estiver relacionado a um colega de trabalho ou um amigo próximo.
Se o sonho envolve alguém da família, pode ser uma representação de uma relação profunda, afeto e o desejo de ver essa pessoa prosperar. É uma conexão que vai além do relacionamento superficial e alcança os processos emocionais profundos.
Sonhos de Gravidez e Suas Diferentes Fases
Sonhar com diferentes fases da gestação pode ser uma metáfora para as etapas dos seus planos e projetos. Um bebê recém-nascido pode simbolizar o início de algo novo e cheio de potencial, enquanto a gravidez em estágios avançados pode representar algo prestes a se concretizar, trazendo sucesso e realizações.
Diferença entre Sonhar com Gravidez e a Realidade da Gravidez
Enquanto a realidade da gravidez é uma jornada física e emocional tangível, sonhar com gravidez é um símbolo. É o inconsciente falando através de metáforas, refletindo seus desejos, medos, e a vontade de trazer algo novo à luz.
Esses sonhos podem ser um reflexo da realidade, um desejo de ter um filho, por exemplo, ou uma representação de processos internos, como o nascimento de uma nova ideia ou mudanças no ambiente de trabalho.
Sonhar com Barriga de Grávida
Sonhar com barriga de grávida é um símbolo potente e multifacetado que pode ser interpretado de várias maneiras. Muitas vezes, esse sonho está ligado à criação e ao desenvolvimento de algo novo em sua vida. Pode ser um projeto no ambiente de trabalho, uma mudança no relacionamento amoroso, ou um novo caminho para o bem-estar pessoal.
A barriga de grávida, com sua promessa de vida, pode também ser um sinal de prosperidade e crescimento. Pode refletir uma fase de expansão em sua vida, seja na família, carreira, ou até mesmo na sua evolução pessoal. No entanto, é vital considerar o contexto e as emoções associadas ao sonho para uma interpretação precisa.
Sonhar com o Parto
O parto nos sonhos é uma poderosa representação de transição, realização e renascimento. Pode simbolizar a conclusão bem-sucedida de um plano, o término de um processo, ou o início de uma nova fase em sua vida.
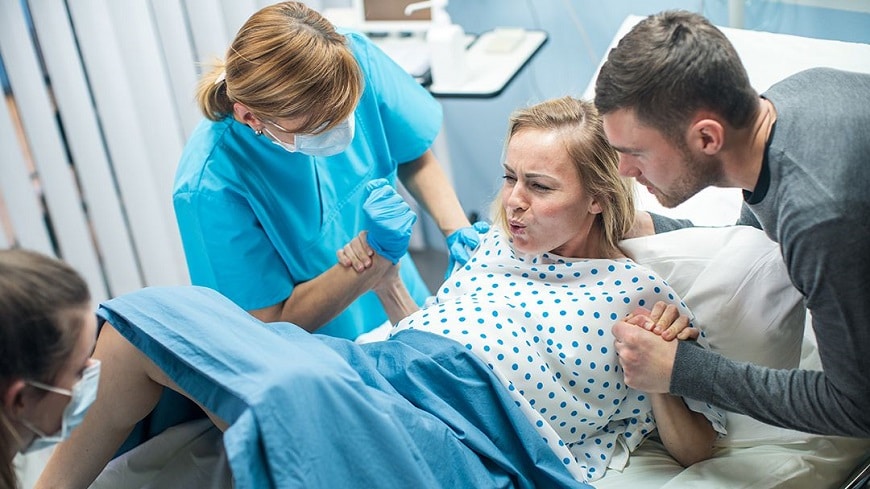
A imagem do parto no sonho: um momento mágico de transição e renascimento, simbolizando novos começos e a realização de sonhos.
Se você está sonhando com o parto, isso pode ser um sinal de que está prestes a dar à luz a algo novo e significativo. Pode ser um projeto, uma ideia, ou até mesmo uma mudança importante em seu relacionamento amoroso. O parto é uma transição, um passo de uma fase da vida para outra, cheia de potencial e novas possibilidades.
Sonhar com a Perda da Gravidez
Sonhar com a perda da gravidez, ou até mesmo com um aborto, pode ser um sonho altamente emocional e perturbador. Esses sonhos geralmente refletem medos, ansiedades e sentimentos de perda ou fracasso. Pode ser uma representação simbólica de um projeto fracassado, uma relação perdida, ou uma oportunidade perdida.
A palavra aborto no contexto dos sonhos pode também simbolizar o fim abrupto de algo que você valoriza. Esses sonhos não são necessariamente literais, mas podem ser um sinal de que você sente que algo importante para você está em risco ou já foi perdido.
Se esse sonho ocorre, pode ser útil examinar as áreas da sua vida em que você sente insegurança ou medo de falhar. É uma oportunidade para olhar para dentro e entender o que pode estar causando esses sentimentos, e talvez encontrar maneiras de abordar essas questões na realidade.
Sonhos durante a Gravidez
Sonhos podem se tornar particularmente vívidos e intrigantes durante a gravidez. É comum que as mulheres experimentem sonhos estranhos durante a gravidez, repletos de simbolismos e emoções intensas. Esses sonhos podem ser uma maneira do inconsciente processar as mudanças físicas, emocionais e as expectativas que vêm com a gestação. Desde sonhar com alimentos inusitados até cenários bizarros, esses sonhos podem ser uma fonte de fascínio e, às vezes, confusão. Para entender mais sobre os sonhos estranhos durante a gravidez e o que eles podem representar, confira a nossa página dedicada a este tópico intrigante.
A interpretação de sonhar com gravidez ou durante a gravidez é tão variada quanto a vida. Seja um símbolo de sucesso, um sinal de prosperidade, uma representação de relacionamentos amorosos ou familiares, ou uma janela para o inconsciente, esses sonhos oferecem insights valiosos. Eles são uma luz que pode iluminar o caminho para o entendimento de nós mesmos e do mundo ao nosso redor. Em síntese, esses sonhos são um convite para explorar a profundeza de nossas emoções, desejos e a complexa tapeçaria da vida humana.