A amenorreia é um termo médico que muitas mulheres em idade fértil já ouviram, mas talvez não entendam completamente. Essencialmente, amenorreia é a ausência de menstruação por um período considerável. Esta condição pode surgir em duas formas principais: amenorreia primária e amenorreia secundária. A ausência de menstruação é mais do que um mero inconveniente. Pode sinalizar problemas mais sérios, exigindo atenção médica. Neste guia abrangente, vamos explorar as causas, sintomas e tratamentos disponíveis.
O que é amenorréia
A amenorreia é a ausência prolongada de períodos menstruais em mulheres em idade fértil. Esta condição pode ser classificada em duas categorias: amenorreia primária e amenorreia secundária. Na amenorreia primária, a menarca (primeira menstruação) nunca ocorre. Geralmente, este tipo de amenorreia é diagnosticado se a menina não tiver começado a menstruar até os 15 anos de idade.
Por outro lado, a amenorreia secundária ocorre em mulheres que já tiveram ciclos menstruais regulares, mas que de repente passam por uma ausência de menstruação por mais de três meses. A amenorreia pode ser um sintoma de várias condições subjacentes, variando de alterações no estilo de vida até desordens médicas mais sérias.
Ambos os tipos de amenorreia exigem avaliação e tratamento médico. O ginecologista geralmente faz o diagnóstico inicial com base em um exame físico, histórico médico e exames de sangue. Em alguns casos, podem ser necessários estudos de imagem, como tomografia computadorizada ou ressonância magnética, para um diagnóstico mais completo.
Amenorreia e Idade Fértil: O Que Você Precisa Saber
Durante a idade fértil, a regularidade dos ciclos menstruais é um indicador fundamental da saúde reprodutiva de uma mulher. A amenorreia pode ser especialmente preocupante nesta fase, já que a ausência de menstruação pode afetar negativamente a capacidade de conceber. É importante entender que o período fértil é diretamente influenciado pela regularidade e ocorrência dos ciclos menstruais.
Nesta fase da vida, as causas da amenorreia podem variar desde fatores de estilo de vida até problemas médicos mais sérios. A perda de peso extrema, por exemplo, pode afetar negativamente o período fértil e, portanto, a idade fértil da mulher.
Transtornos alimentares e exercícios físicos em excesso são outras condições que podem impactar o ciclo menstrual, colocando em risco o período fértil. Estes fatores são especialmente críticos para mulheres em idade fértil, pois podem afetar tanto a capacidade de engravidar quanto a saúde do feto.
Em resumo, se você está em idade fértil e enfrenta episódios de amenorreia, é crucial procurar orientação médica. O diagnóstico preciso e o tratamento adequado são fundamentais para restaurar o ciclo menstrual regular e manter o período fértil saudável.
Causas da Amenorreia
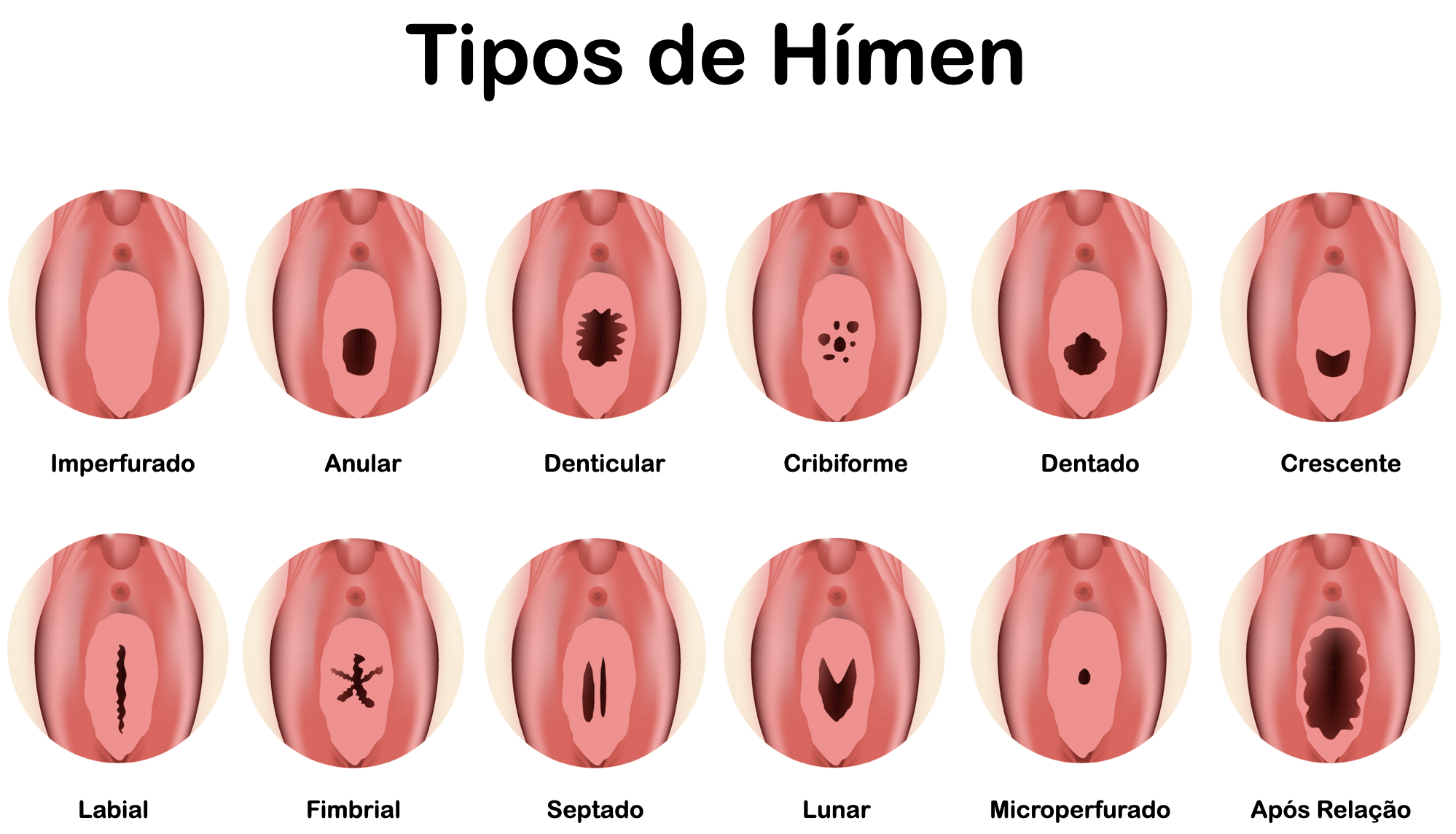
As causas da amenorreia podem ser diversas, englobando tanto fatores físicos quanto emocionais. Em relação à amenorreia primária, algumas das principais causas incluem defeitos congênitos, como o hímen imperfurado, ou síndromes genéticas como a síndrome de Turner e a síndrome de Prader-Willi.
No caso da amenorreia secundária, as causas podem ser desde alterações hormonais até problemas de saúde mais complexos. Doenças crônicas, uso de certos medicamentos, perda de peso extrema e transtornos alimentares são alguns dos fatores que podem levar à ausência de menstruação. O estilo de vida, incluindo atividades físicas intensas, também pode afetar o ciclo menstrual e ser uma causa da amenorreia.
Importante ressaltar que o sistema nervoso central desempenha um papel crucial na regulação do ciclo menstrual. Portanto, estresse e outras condições que afetam o sistema nervoso podem resultar em amenorreia. Além disso, tumores ou outras malformações nos órgãos reprodutivos podem ser responsáveis por essa condição.
Para determinar a causa exata da amenorreia, é crucial consultar um ginecologista. O médico pode realizar uma série de exames, que podem incluir exames de sangue, ressonância magnética e até uma tomografia computadorizada.
Sintomas Associados à Amenorreia
Além da ausência de menstruação, a amenorreia pode vir acompanhada de outros sintomas. Esses sintomas variam de acordo com a causa subjacente da condição. Em alguns casos, pode haver secreção láctea, dores de cabeça e até ondas de calor. Mulheres em idade fértil podem também notar alterações no peso e na atividade sexual.
Se a amenorreia é a ausência prolongada dos períodos menstruais, é fundamental buscar a orientação de um médico. No geral, os sintomas adicionais auxiliam o ginecologista no diagnóstico. Exames físicos, exames de sangue e um histórico médico completo são partes fundamentais para determinar os fatores que podem estar causando a amenorreia.
O tratamento da amenorreia depende em grande parte dos sintomas apresentados. Às vezes, medicamentos são prescritos para regular os ciclos menstruais e tratar possíveis disfunções. Entretanto, em casos mais sérios, pode ser necessária uma intervenção cirúrgica.
Diagnóstico e Exames
Detectar a amenorreia requer uma abordagem meticulosa que começa com um histórico médico completo e exame físico. O ginecologista pode fazer várias perguntas relacionadas à vida sexual, ciclos menstruais anteriores e qualquer sintoma incomum como secreção láctea ou dores de cabeça.
Exames de sangue são comumente usados para verificar desequilíbrios hormonais, que são fatores cruciais nos ciclos menstruais. Imagens como a ressonância magnética e tomografia computadorizada podem ser necessárias para examinar órgãos reprodutivos e o sistema nervoso central em busca de malformações ou tumores.
Em casos de amenorreia secundária, o médico pode fazer uma série de outros testes para descartar gravidez ou menopausa como causas. Tratamento da amenorreia muitas vezes segue o diagnóstico, com base na causa subjacente identificada.
Tratamento e Abordagens Terapêuticas
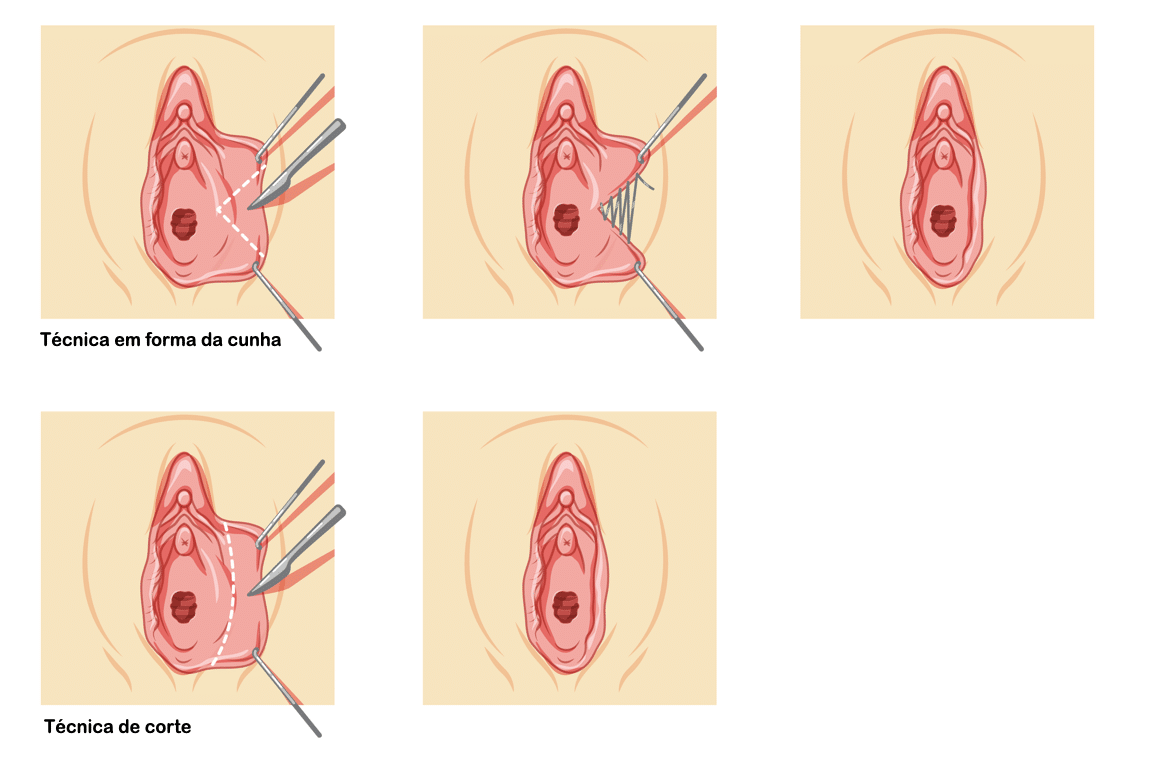
O tratamento da amenorreia é fundamentalmente direcionado para a causa subjacente. Se o problema é hormonal, medicamentos podem ser prescritos para regularizar os hormônios. Ajustes no estilo de vida, como perda de peso e redução da atividade física extenuante, também podem ser eficazes. O tratamento pode variar desde o uso de hormônios até intervenções cirúrgicas para corrigir malformações no trato genital.
Em casos de amenorreia secundária, onde a ausência de menstruação é decorrente de outra condição, como a síndrome de Asherman ou tumores, o foco é tratar essa condição primeiro. A abordagem pode envolver cirurgia, terapia hormonal ou uma combinação de ambas.
Para mulheres na fase da menopausa, terapias de reposição hormonal são muitas vezes indicadas. No entanto, essas terapias têm riscos e benefícios que devem ser discutidos com um ginecologista qualificado.
É importante ressaltar que cada tratamento deve ser individualizado. Consulte sempre um médico para diagnóstico preciso e orientações de tratamento.
Impacto no Estilo de Vida: Atividade Física, Dieta e Perda de Peso
O estilo de vida de uma mulher pode ter um impacto significativo na ocorrência de amenorreia. Atividades físicas extenuantes, por exemplo, podem levar à amenorreia secundária. Exercícios físicos intensos podem afetar o sistema nervoso central, interferindo na regulação dos hormônios e ciclos menstruais. É crucial equilibrar a atividade física para evitar alterações hormonais que levem à amenorreia.
A dieta e a perda de peso também são fatores críticos. Mulheres que experimentam rápida perda de peso podem enfrentar interrupção dos períodos menstruais. Transtornos alimentares como anorexia ou bulimia aumentam o risco de amenorreia. A falta de nutrientes essenciais afeta a produção de hormônios, que por sua vez interfere na menstruação.
O tratamento da amenorreia muitas vezes inclui a revisão e modificação do estilo de vida. Fatores como atividade física e dieta são cuidadosamente avaliados pelo ginecologista para determinar o melhor plano de tratamento.
Em resumo, o estilo de vida não só afeta a saúde em geral mas também pode ser a causa da amenorreia. Reconhecendo e modificando esses fatores, a mulher tem uma melhor chance de retomar um ciclo menstrual regular.
Quando Procurar um Médico
Identificar os sintomas da amenorreia é o primeiro passo, mas saber quando procurar um médico é crucial. Se você é uma mulher que já passou pela puberdade e menarca, a ausência de menstruação por mais de três meses é um sinal de alerta. Além disso, o aumento abrupto da irregularidade menstrual ou sintomas como sangramento anormal devem ser levados a sério.
Nas fases iniciais da vida reprodutiva, após a puberdade, qualquer disfunção no ciclo menstrual deve ser motivo para consulta médica. O corpo dá sinais, como fluxo menstrual excessivamente pesado ou leve, que podem indicar um risco subjacente.
Se você está se aproximando da menopausa e nota a falta de períodos menstruais, é prudente consultar um médico. Alterações hormonais típicas desse período podem levar a sintomas desconfortáveis e possíveis riscos para a saúde.
Não ignore sintomas como dores abdominais, aumento de peso súbito, ou sangramento entre os ciclos. Estes podem ser indicativos de uma disfunção mais séria que requer diagnóstico e tratamento imediatos.
Em resumo, qualquer anormalidade relacionada ao corpo e ao ciclo menstrual, seja ela aumento do fluxo, disfunção ou falta de menstruação, deve ser avaliada por um médico para descartar riscos e determinar o tratamento adequado.