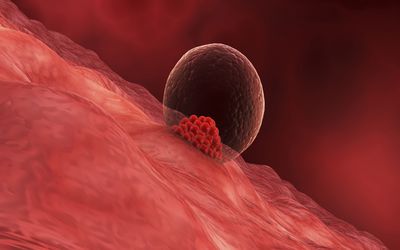
A nidação ou implantação é o momento em que o óvulo fecundado (agora chamado de zigoto) penetra completamente no revestimento interno do útero. Isto costuma ocorrer a partir do 7º dia após a fertilização. Nesse processo de fixação pode ocorrer um leve sangramento, com duração média de três dias.
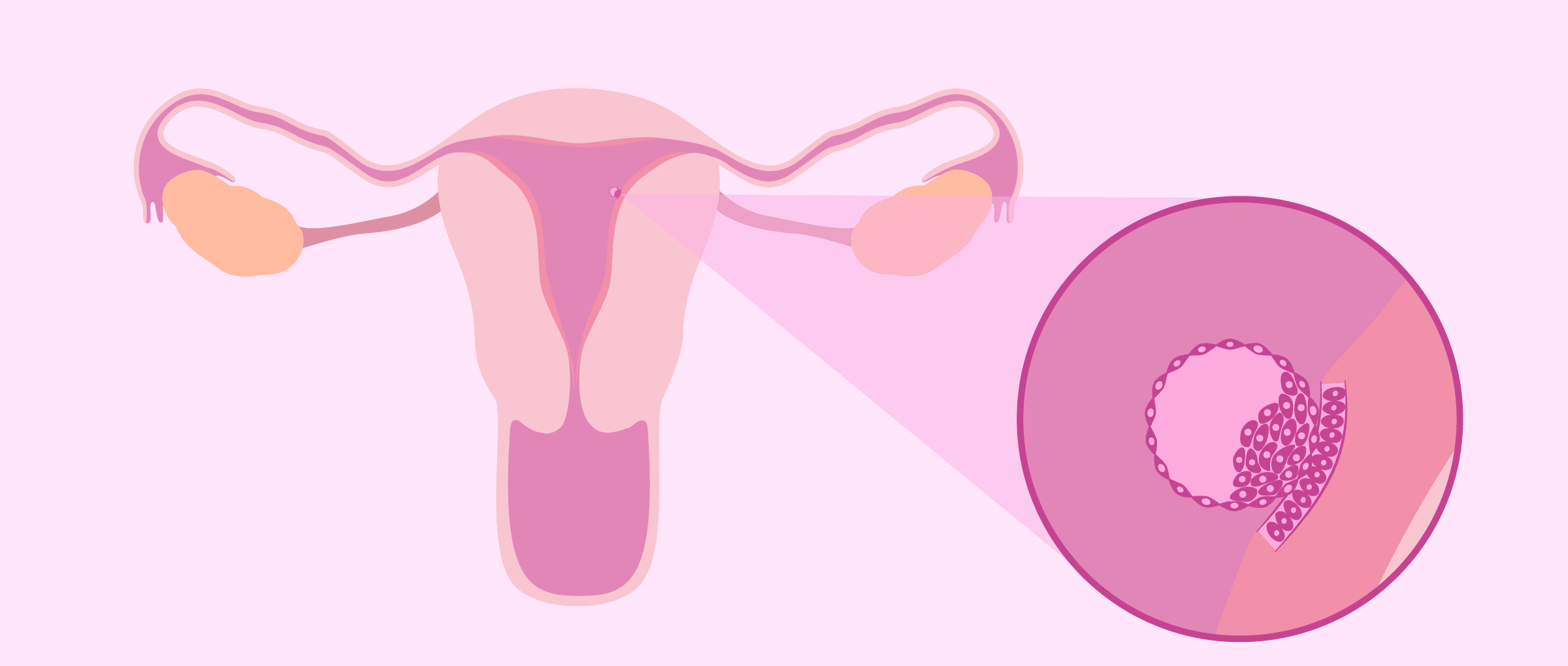
Após a ovulação o óvulo é capturado por uma das tubas uterinas, sendo levado em direção ao útero.
Neste trajeto, ainda na tuba uterina, o espermatozóide encontra o óvulo e ocorre a fecundação. O óvulo fecundado vai da tuba uterina para a cavidade uterina, implantando no seu revestimento interno, chamado de decídua. Este processo de implantação recebe o nome de nidação.
Portanto o sangramento de nidação nada mais é do que um sintoma normal do processo de reprodução humana. Ele pode ocorrer em gestações concebidas naturalmente e em casos onde a fecundação ocorreu por alguma técnica de reprodução humana assistida.
Quais são os sintomas da nidação?
Após a fecundação em cerca de uma a duas semanas irão aparecer os sintomas da nidação, caso tudo esteja ocorrendo bem. Geralmente eles são tão leves e sutis que você poderá não perceber nada de diferente. Em algumas mulheres pode surgir um pequeno sangramento que dura até no máximo 3 dias. Algumas mulheres inclusive podem confundir este sangramento com a menstruação. Eventualmente poderá sentir também um pouco de dor abdominal, algumas cólicas ou pontadas no pé da barriga também. Se você tem dores abdominais não deixe de ler nosso post 6 Dores que NÃO são normais na Gravidez – E o que fazer com elas!
Nidação, níveis de hCG e sintomas de gravidez
Embora muitos dos sintomas sejam atribuídos a nidação, na verdade eles ocorrem pela impregnação hormonal que é essencial para que a gestação seja bem sucedida. Durante os primeiros dias de gestação os principais hormônios produzidos são os seguintes:
- PROGESTERONA: produzida em grande quantidade pelo corpo lúteo (a cicatriz que fica no ovário depois de ovular). Ela impede o útero de contrair e contribui para o aumento da sua vascularização.
- hCG: esse hormônio, a gonadotrofina coriônica humana, é secretado pelo trofoblasto para manter a atividade do corpo lúteo. Ele é o hormônio que é dosado no teste de gravidez. Alguns dos principais sintomas da gestação estão associados aos níveis de hCG.
Como é o sangramento de nidação?
O sangramento de nidação geralmente é mais escurecido que o da menstruação e menos volumoso. Eventualmente ele pode até ser um pouco mais avermelhado, mas sempre terá um volume menor que o sangramento da menstruação. Além disso o sangramento da nidação não costuma durar mais de 2 ou 3 dias.
Por conhecidência o sangramento de nidação ocorre aproximadamente na época em que era esperado um novo período menstrual. Por isso muitas vezes este sangramento de nidação pode ser confundido com uma menstruação e o diagnóstico de gravidez demorar um pouco mais para ser feito.

Sangramento da nidação é um pouco mais escuro e em menor quantidade que a menstruação.
É perigoso sangrar na nidação?
Não, ter um pequeno sangramento na nidação não irá trazer nenhum prejuízo para a sua gravidez. Não existe diferença na incidência de aborto espontâneo quando comparamos gestações com e sem o sangramento de nidação. Apesar de nem todas as mulheres sangrarem, as que sangram não estão em maior risco.
O que acontece durante a nidação?
Costumamos fazer um atalho entre a fecundação e a gravidez. No entanto, os primeiros dias da gravidez são bastante ricos em eventos essenciais para o desenvolvimento adequado do embrião.
Todo o processo que tem como resultado a gravidez começa no início do ciclo menstrual. Quando a menstruação inicia o endométrio (a camada mais interna do útero) é descascada. Depois por cerca de duas semanas do ciclo menstrual um hormônio chamado estrogênio provoca a proliferação de uma nova camada endometrial. Neste estágio, próximo a ovulação, caso a mulher tenha relação sexual o espermatozoide irá ascender pela cavidade uterina até a trompa de falópio. Para que ocorra a gravidez é necessário que o espermatozoide penetre na parede do óvulo. Neste momento ocorre a fertilização.
Agora, na segunda fase do ciclo menstrual a cicatriz que ficou no ovário após a ovulação se torna o corpo lúteo. Ele é responsável por produzir o hormônio luteinizante. Essa fase é chamada de fase lútea.
Entre 7 a 10 dias após a fertilização o embrião faz seu “ninho” no endométrio (revestimento interno do útero). No sétimo dia o trofoblasto que é a camada de células mais externa do blastocisto produz enzimas que permitem que ele se infiltre gradualmente na mucosa do útero.
Esse período de fixação costuma durar até o nono dia após a fertilização, quando o blastocisto penetra completamente na mucosa. Por fim, no décimo dia um tampão de fibrina obstrui o pequeno buraco deixado pela passagem do blastocisto.
O que acontece com o corpo depois da nidação?
Bom, depois da nidação teremos todas as mudanças que ocorrem na gestação. Seu útero irá crescer para acomodar o bebê e o bebê irá se desenvolver. As mamas irão crescer preparando-se para a amamentação. Ocorreram alterações hormonais envolvendo principalmente o hCG, progesterona e estrogênio. A glândula tireóide também irá crescer em função da maior secreção de hormônios tireoidianos.
A frequência respiratória materna também irá se elevar em função da compressão do diafragma pelo útero. O volume sanguíneo aumenta em cerca de 40 a 50% durante a gestação, aumentando também o débito e frequência cardíacas.
Enfim, parabéns! Se a nidação deu certo você está grávida e poderá desfrutar desse maravilhoso período que é o ciclo gestacional.
Como saber se é nidação ou um período menstrual?
Na verdade muitas vezes pode ser difícil diferenciar o sangramento de nidação de uma menstruação. Caso a mulher tenha dúvida se aquele corrimento marrom foi um escape menstrual ou o sangramento provocado pela implantação do óvulo fecundado na parede do útero deverá realizar um exame laboratorial. O teste de beta hcg poderá ser realizado alguns dias após o sangramento.
A nidação e o hCG
A implantação é o primeiro gatilho para o corpo começar a produzir hCG (gonadotrofina coriônica humana, também conhecida como hormônio da gravidez). Testes de gravidez (testes de urina vendidos em farmácias e exames de sangue) procuram a presença de hCG para confirmar uma gravidez. A nidação deve ocorrer para que esse hormônio seja produzido.
O que ocorre se eu fizer o teste de gravidez muito cedo?
Como falamos anteriormente, o hCG é produzido apenas após a nidação. Se você fizer um teste de gravidez antes da nidação ele irá informar que você não está grávida, mesmo que a fecundação tenha acontecido. Por isso não é possível fazer o teste de gravidez imediatamente após a fecundação. É necessário esperar a implantação do óvulo fecundado após as relações sexuais onde ocorreu a concepção.
O que pode atrapalhar a nidação?
Em algumas situações a nidação pode ser dificultada ou mesmo evoluir para um leve sangramento que algumas mulheres irão inicialmente interpretar como um corrimento marrom. Eventualmente esse sangramento aumenta, sua cor passa a ser mais avermelhada e o volume progressivamente aumenta, aparecendo as cólicas e evoluindo para um aborto espontâneo. Esta situação é mais frequente nos seguintes casos:
Alteração genética do Embrião
A causa mais frequente de abortamentos no começo da gravidez são as alterações genéticas do embrião. Por exemplo, quando o embrião tem um cromossomo a mais, mesmo que o processo de nidação tenha sido bem sucedido a chance de abortamento é bastante alta. Nestes casos geralmente a alteração genética ocorre em função do óvulo ter recebido um cromossomo a mais na divisão celular.
Presença de Miomas
Os miomas são pequenos nódulos do miométrio. Eles são comuns em mulheres acima dos 40 anos e muitas vezes podem estar na parede do útero mais interna do útero, deslocando o endométrio e causando sintomas como o sangramento. Caso o embrião, ao invés de lidar sobre o endométrio, faça a nidação sobre um mioma na parede uterina, isto poderá trazer algum problema com um risco maior para o abortamento.
Endometrite
A endometrite é um processo inflamatório do endométrio, local onde a nidação ocorre. Ela pode ocorrer na mulher que tem alguma infecção do endométrio, ou que fez alguma cirurgia sobre a cavidade uterina, como uma curetagem ou retirada de pólipo. Nestes casos o endométrio se torna hostil a nidação eventualmente ela não acontece. A saúde do endométrio é fundamental para uma nidação adequada.
Leitura Recomendada: A 5ª semana de gestação