Chamamos de ciclo menstrual as alterações fisiológicas que ocorrem nas mulheres em idade fértil. Estas alterações fisiológicas tem como principal finalidade permitir a reprodução da espécie. Estas alterações cíclicas, duram cerca de 28 dias e são controladas pelo sistema endócrino, responsável por alterações hormonais. A maioria das meninas tem a primeira menstruação entre 11 e 13 anos de idade e estes ciclos continuam até a menopausa, geralmente por volta de 49 anos. A data em que ocorre a primeira menstruação chamamos de menarca e a data da última menstruação que ocorre na vida da mulher chamamos de menopausa.
Conhecer como funciona o ciclo menstrual é importante para a saúde sexual de todas as mulheres. Antes de discutir sobre as 5 coisas que devem ser observadas no seu ciclo menstrual, vamos entender como ele funciona.
O aparelho reprodutor Feminino e o Ciclo Menstrual
Como a principal função do ciclo menstrual está relacionada com a reprodução, os principais efeitos observados durante o ciclo menstrual estão diretamente ligados ao sistema reprodutor. A principal característica observada do ciclo menstrual, a menstruação, é um sangramento que tem origem pela descamação do endométrio, a camada mais interna do útero.
Ilustração do Útero apontando o Endométrio.
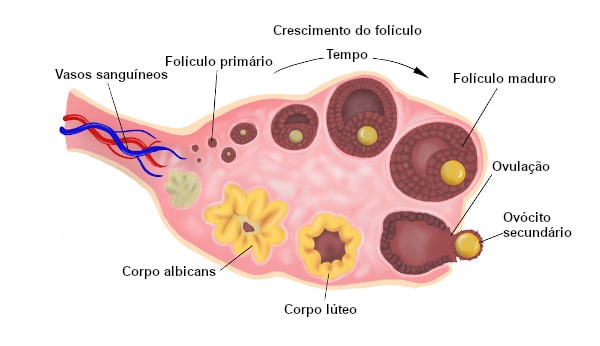
O ciclo menstrual começa no primeiro dia da menstruação. Por questões didáticas iremos dividir as fases do ciclo menstrual em folicular e lútea, com as seguintes características:
- Fase Folicular – período em que o endométrio começa a se regenerar para iniciar um novo ciclo, preparando-se para uma possível gravidez. Nesse mesmo momento um folículo no ovário é estimulado a crescer para que um óvulo seja liberado;
- Fase Lútea – Ela ocorre logo após a ovulação, enquanto o óvulo caminha pelas trompas para chegar ao útero. Nessa fase o endométrio cresce ainda mais e o corpo lúteo começa a produzir a progesterona que é o hormônio que mantém a gravidez nas primeiras semanas. Além da progesterona essa fase também possui bastante estrogênio.
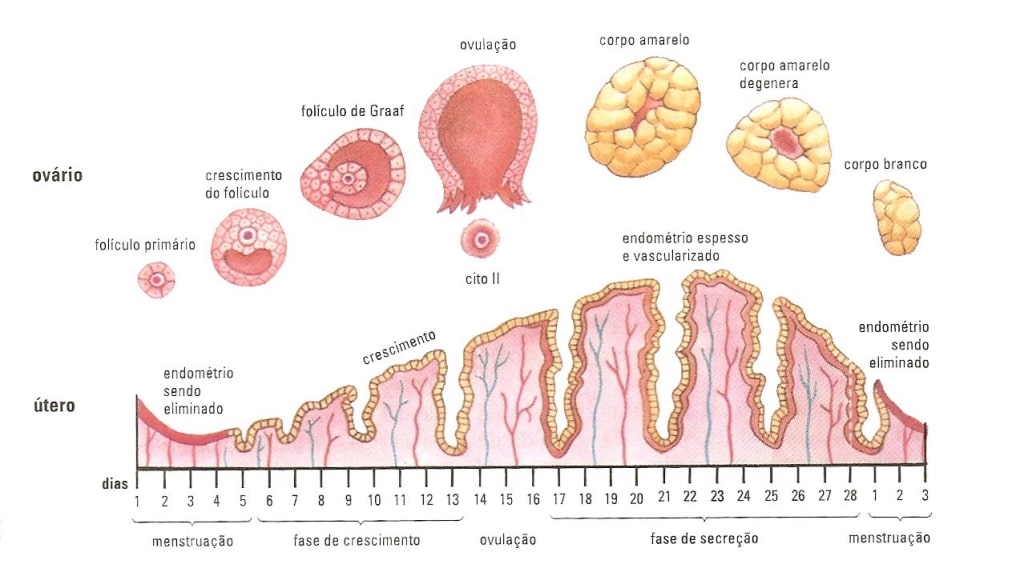
Alterações do Útero e Ovário durante o Ciclo Menstrual
Durante a fase folicular ocorre a menstruação. A menstruação é o período aonde ocorre o sangramento caracterizado pela descamação do endométrio. A menstruação só acontece quando não há gravidez. Existe um mito sobre a menstruação durante a gravidez que já desmistificamos nesse post: Grávida Menstrua?
A liberação do óvulo ocorre entre a fase folicular e a fase lutea. Já o período fértil se extende de 5 dias antes da ovulação até um dia depois. Caso você queira compreender um pouco mais sobre o período fértil preparamos um post só sobre esse assunto pra você!
Compreendendo o Ciclo Menstrual
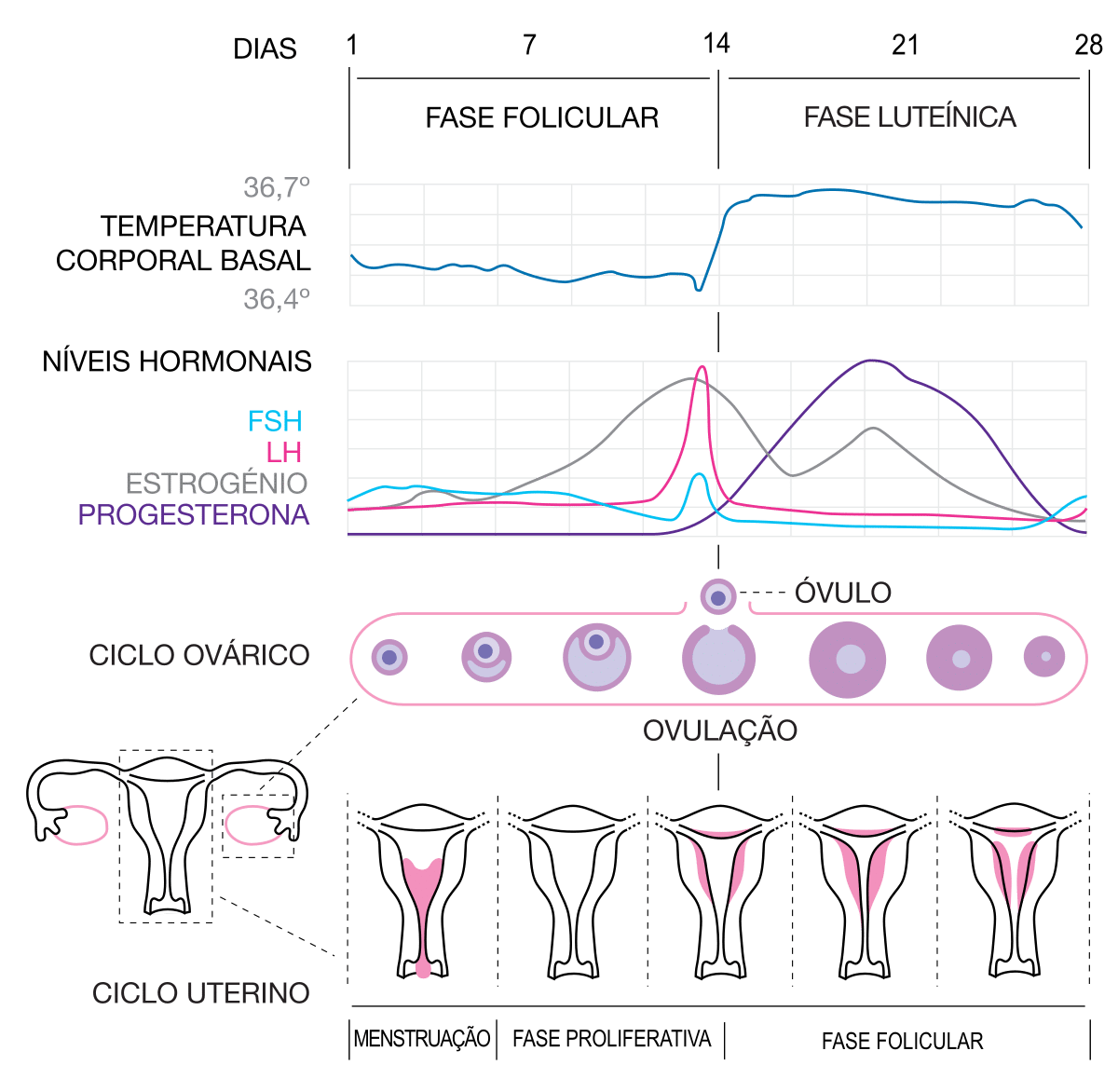
Alterações Hormonais no Ciclo Menstrual.
Fase Folicular
A duração de um ciclo menstrual varia de mulher para mulher. Pode inclusive variar de duração em uma mesma mulher, conforme a fase da vida. Na maioria das mulheres a duração é de 28 dias, mas consideramos normal e é relativamente comum que ele varie entre 23 até 35 dias. Inclusive em algumas mulheres o ciclo pode ser irregular e aí cada ciclo tem uma duração um pouco diferente.
O primeiro dia do ciclo menstrual é o dia em que inicia a menstruação (dia 1). Usualmente a menstruação dura 5 dias, entretanto consideramos normal variações de três até sete dias. O primeiro dia da menstruação marca o início do novo ciclo que será controlado pela hipófise. A hipófise é uma glândula localizada na parte inferior do cérebro e antigamente era chamada de pituitária.
No início do ciclo a hipófise produz um hormônio chamado de Hormônio Folículo Estimulante (FSH). O FHS é responsável por provocar o crescimento de alguns folículos nos ovários. Os ovários guardam milhões de folículos que quando estimulados irão liberar um óvulo. Os folículos são pequenas cavidades preenchidas de líquido e que guardam em seu interior um óvulo. Nessa fase inicial o folículo tem aproximadamente 2-5 mm de diâmetro. Apesar de alguns folículos serem estimulados, habitualmente apenas um folículo, chamado de folículo dominante, irá ovular.
Enquanto o folículo é estimulado ele amadurece e acumula células secretoras de hormônios, em especial o estradiol que é um tipo de estrogênio. O estradiol estimula a síntese de FSH e do Hormônio Luteinizante (LH), mas inibem sua secreção.
Esta primeira fase do ciclo menstrual tem uma duração que pode variar um pouco enquanto a segunda fase (fase lúteo) tem uma duração mais ou menos fixa de 14 dias independente da duração do ciclo. Isto significa que num ciclo de 28 dias, a primeira e a segunda fase tem 14 dias. Já num ciclo de 30 dias a primeira fase tem 16 dias e a segunda fase 14 dias.
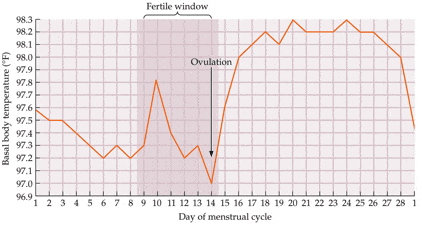
A Ovulação e o Período Fértil
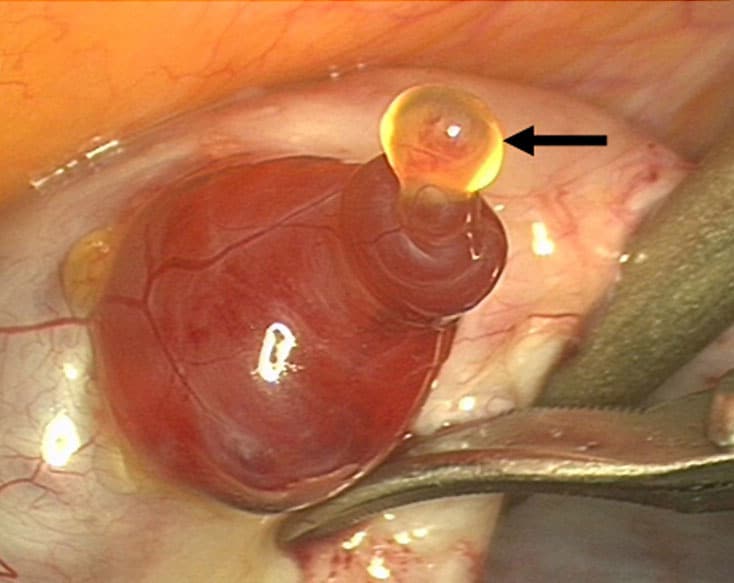
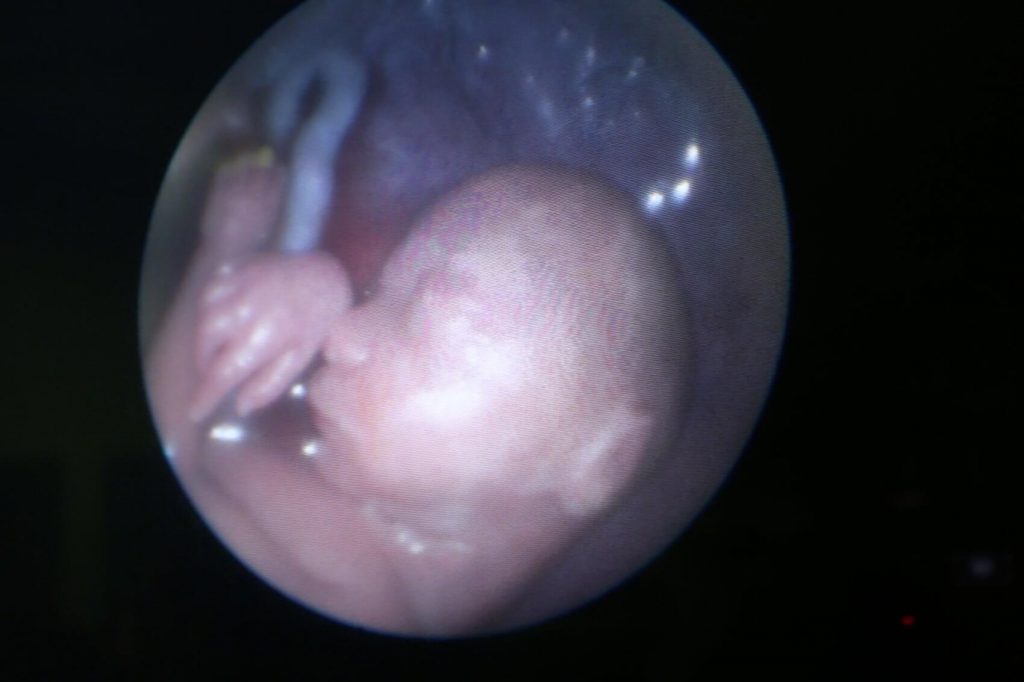
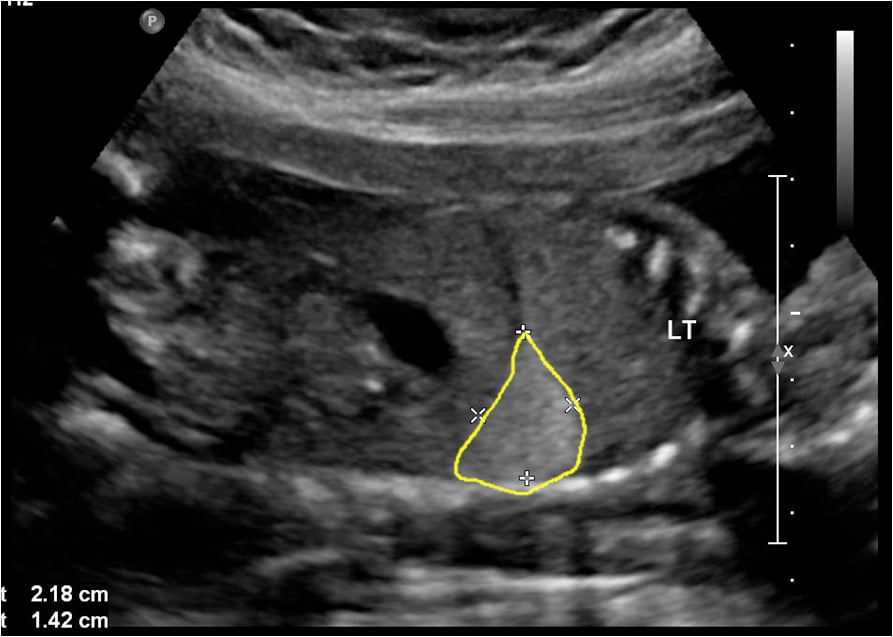
A ovulação ocorre no final da primeira fase do ciclo. Ou seja, na transição entre a fase folicular e lútea. Próximo a ovulação o estradiol atinge seus níveis máximos. A progesterona também começa a aumentar nestes dias do ciclo. O LH que foi secretado e armazenado é liberado subitamente e logo em seguida os níveis de estradiol diminuem enquanto a progesterona continua a aumentar. O folículo atinge cerca de 25 mm de diâmetro e o óvulo é liberado. A liberação do óvulo ocorre , ou seja, o folículo rompe (estoura). Em algumas situações esse processo pode ser visto durante cirurgias de videolaparoscopia.
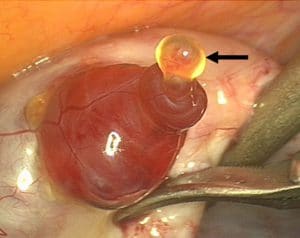
Ovulação Humana observada durante cirurgia de Videolaparoscopia
O período fértil é a parte do ciclo aonde é possível a gravidez. Para compreender qual é o período fértil é importante entender que o espermatozóide sobrevive cerca de 5 dias após a ejaculação, enquanto o óvulo é viável por apenas 24 horas. Portanto relações desprotegidas até 5 dias antes da ovulação fazer um óvulo ser fecundado. Entretanto após a ovulação o período fértil dura apenas mais 24 horas, aproximadamente. Dessa forma o período fértil vai de cinco dias antes da ovulação até um dia depois do dia da ovulação.
A Fase Lútea
Logo após a ovulação fica uma pequena “cicatriz” no ovário aonde era o folículo. Essa cicatriz se chama corpo lúteo. O corpo lúteo secreta inicialmente progesterona. Como a progesterona é termogênica (aumenta a temperatura), podemos observar um aumento na temperatura basal de cerca de 0,5o C logo após a ovulação. Existe inclusive uma técnica para controlar o momento da ovulação com base no controle da temperatura basal. Esta técnica é simplesmente um registro diário da temperatura corporal para identificar a ovulação com base neste aumento da temperatura. A progesterona irá ajudar a preparar o endométrio para receber o óvulo fecundado.
Após a liberação o óvulo pelo ovário ele será captado pela trompa de falópio. As tubas uterina, ou trompas de falópio são duas estruturas tubulares na lateral do útero que são responsáveis por captar o óvulo e conduzir ele até o útero. A fecundação deve ocorrer logo no início da trompa e o ovo fecundado irá viajar pela trompa até chegar na cavidade uterina fixando-se no endométrio, evento conhecido como nidação. O corpo lúteo irá continuar produzindo hormônios na primeira fase da gestação até que a placenta comece a produzir progesterona e assuma esta função, por volta de 12 semanas de gestação.
Quando a fecundação não ocorre os níveis de estrogênio e progesterona diminuem no final da fase lútea e o corpo lúteo se degenera formando o corpo albicans. Essa queda hormonal faz com que a fase luteinica se encerre e então o endométrio começa a descamar, iniciando o primeiro dia de um novo ciclo menstrual.
Calendário Menstrual
Com base nos seus ciclos menstruais passados é possível elaborar um calendário menstrual para saber quando irão ocorrer as próximas menstruações e quando será o seu período fértil. Dispomos em nosso site de uma calculadora de fertilidade que permite estimar quando será o seu período fértil e quando serão as próximas menstruações. Para usar a calculadora basta informar a duração do seu ciclo e quantos dias você fica menstruada. O sistema irá gerar uma tabela com a data estimada da próxima menstruação pelos próximos 6 meses. Isso é bem interessante para você poder programar alguma viagem fora do período menstrual. Entretanto lembre-se que não é possível prever o futuro e o seu ciclo pode variar. Sabemos inclusive que a idade e até os fenômenos sazonais podem influenciar o ciclo menstrual!
O que o seu ciclo menstrual pode dizer sobre a sua saúde íntima
1. Alterações do Fluxo Menstrual
O fluxo menstrual é a principal característica do ciclo menstrual. A duração média do fluxo menstrual é de 5 (± 2) dias. A perda sanguínea por ciclo é em média de 30 mL (variação de 13 a 80 mL), sendo em geral maior no 2º dia. Para saber o quanto você está sangrando você pode contar o número de absorvente higiênico ou tampão vaginal (OB) que troca. Cada absorvente saturado tem cerca de 5 a 15 ml de sangue. Distúrbios do ciclo menstrual podem provocar alterações no volume do sangramento ou no número de dias em que a mulher fica menstruada.
2. Periodicidade
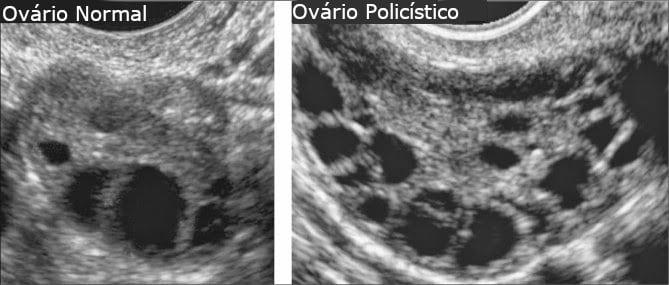
Apesar de poderem acontecer pequenas variações no número de dias do ciclo, espera-se que na maioria das mulheres a duração do ciclo menstrual seja de 28 dias. Ciclos menores que 25 dias ou maiores que 30 dias podem indicar algum problema com o seu ciclo ovulatório e nestes casos talvez seja interessante conversar com o seu médico. ualquer modificação que faça o ciclo ficar mais curto ou mais longo que o normal por mais de três meses seguidos pode indicar alterações hormonais, ovários policísticos, entre outros problemas.
3. Cólicas Menstruais
Durante o período de sangramento o útero tem algumas contrações para ajudar a expelir o sangue e o endométrio. Nesta fase do ciclo é comum sentir algumas cólicas. São dores que vem como “ondas” começam fracas, ficam fortes e depois somem. Cólicas muito fortes, até mesmo incapacitantes, não são normais. Se a cólica for intensa e prolongada procure a ajuda de seu médico pois problemas como a endometriose podem ser a causa das cólicas fortes.
4. Odor Vaginal Forte
Toda mulher tem algum odor vaginal. Ele é causado pelas secreções da vagina, suor da pele e gordura por exemplo. Geralmente este odor pode ser minimizado pela higiene durante o banho. Em alguns casos quando o odor é muito forte e não se resolve com a higiene você pode ter alguma infecção vaginal e nestes casos é importante consultar um ginecologista. Um exame detalhado poderá identificar se existe alguma infecção vaginal causando o problema.
5. Escapes Menstruais
Uma situação relativamente comum são pequenos “escapes” menstruais, chamados de spottings. Essa é a famosa manchinha de sangue que pode aparecer na calcinha fora do período esperado para a menstruação. Em geral o spotting não é um problema sério. Ele pode ocorrer eventualmente e você não precisa ficar preocupada. Por outro lado se a frequência do spotting for muito alta isso pode indicar alguma “ferida” no colo do útero. Se você não está com o seu preventivo em dia visite seu ginecologista! Não deixe de cuidar da sua saúde. Para as usuárias de anticoncepcional hormonal oral pode ser um indício de que você esqueceu de tomar o comprimido um dia. Se o esquecimento da pílula ocorrer com frequência cuidado, eventualmente você poderá ter uma gravidez indesejada. Neste caso é importante falar com seu médico para verificar se não existe algum outro método mais adequado pra você.
6. Dores na ovulação
A dor na ovulação é uma realidade para muitas mulheres e pode ser um fator importante na vida feminina, especialmente para aquelas que estão planejando a gravidez. Conhecida como mittelschmerz, esta dor geralmente ocorre no meio do ciclo menstrual e pode variar de um leve desconforto a uma dor aguda e intensa.
A dor na ovulação acontece quando o folículo ovariano se rompe e libera um óvulo. Embora possa ser um indicativo natural do período fértil, também pode ser um sinal de condições médicas mais sérias, como endometriose ou gravidez ectópica. Portanto, é crucial entender o que causa a dor na ovulação e como gerenciá-la efetivamente para manter um estilo de vida saudável.