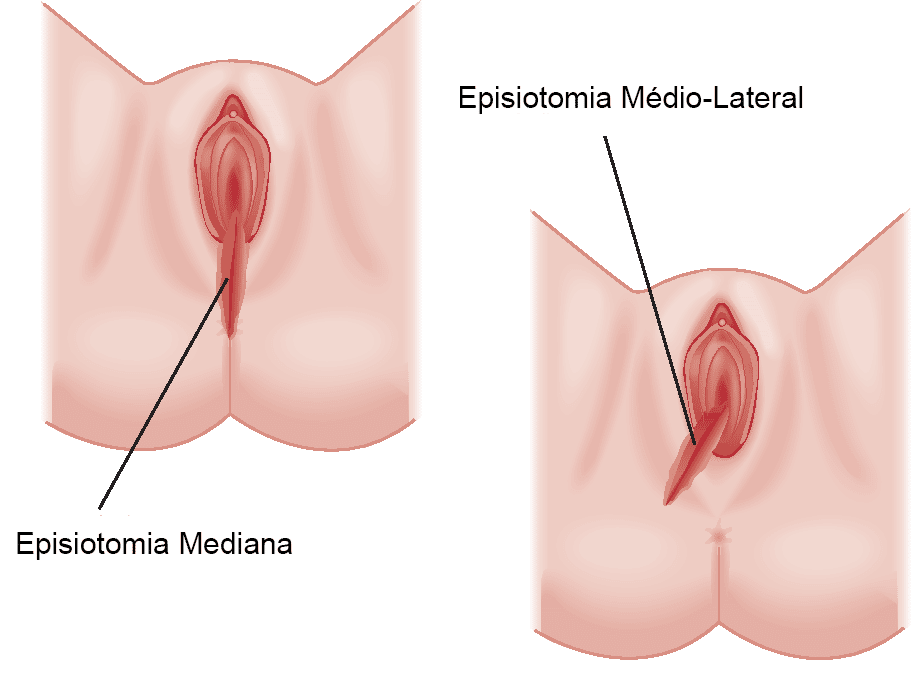
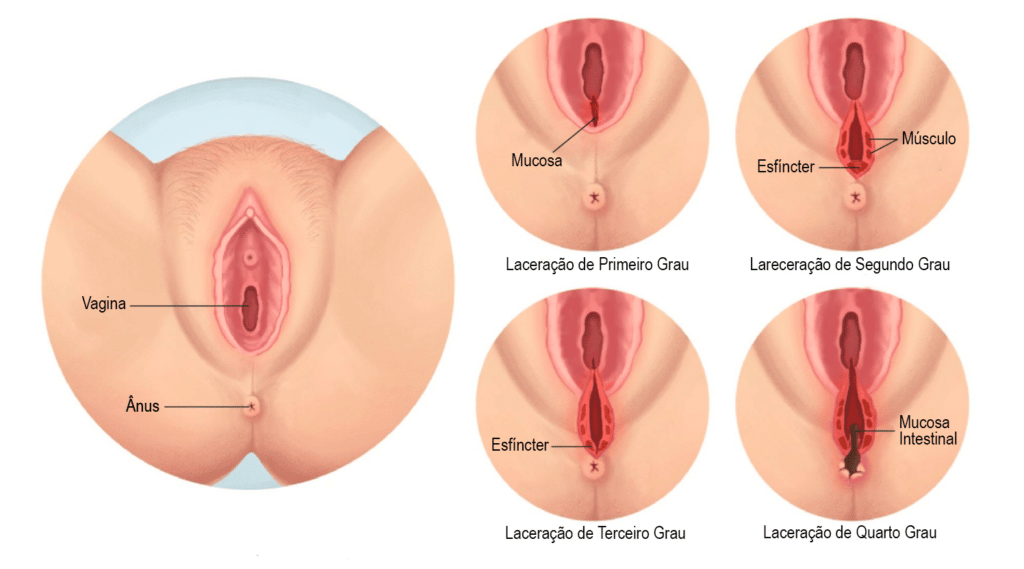
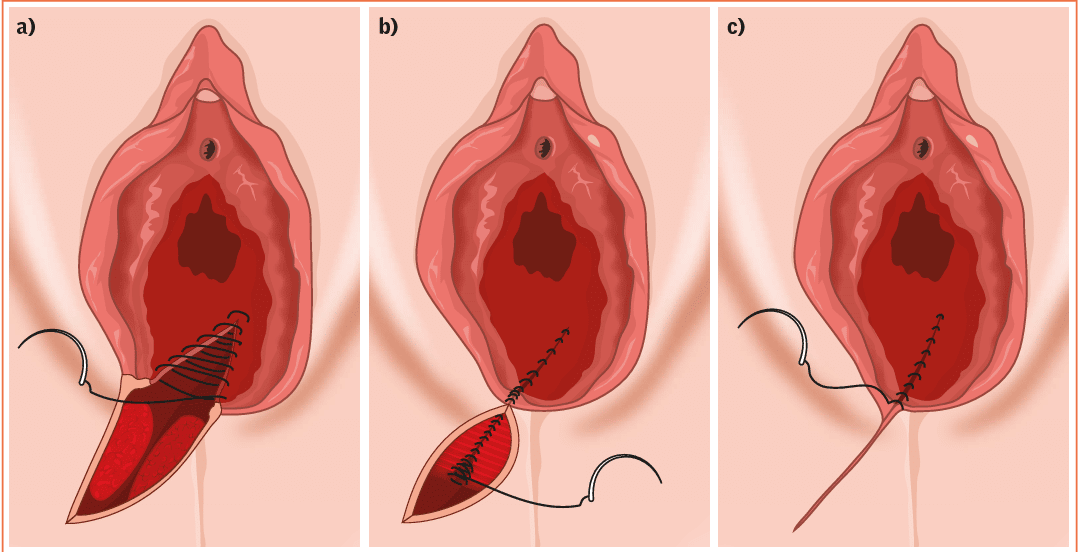
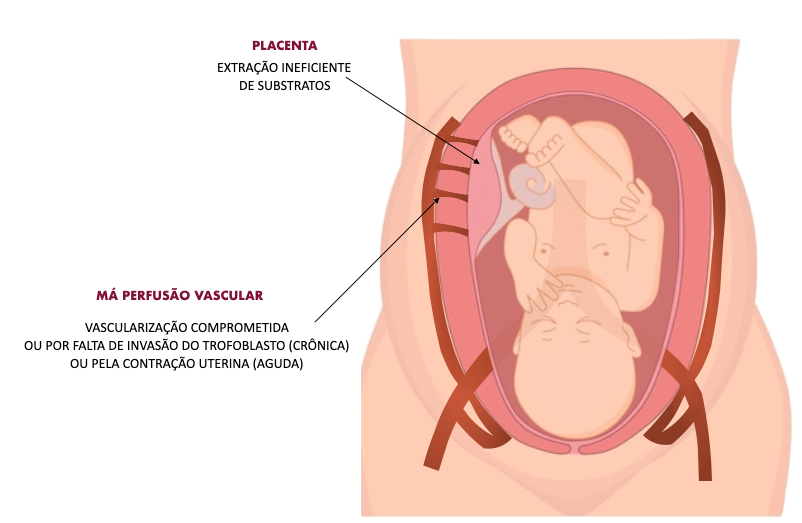
Há muitas vantagens e desvantagens da cesárea. A cirurgia que permite os pais conhecerem seu bebê. Por meio de um processo cirúrgico mais um bebê chega ao mundo. Então, as mamães que estão na espera do seu filho precisam entender sobre o assunto para fazer escolhas ideais para seu caso.
Antes de falar sobre as vantagens e desvantagens da cesárea em si, vamos comentar um pouco sobre a história da cesariana e como ela é realizada.
A história da cesárea
A história da cesárea (ou operação cesariana) remonta aos tempos da Roma Antiga. Alguns sugerem que o nome “cesárea” foi dado pelo fato de Júlio César ter nascido por meio desta operação. Entretanto essa hipótese é pouco provável pois a mãe de Júlio César viveu após o parto e naquela época isso teria sido pouco provável.
O primeiro caso que temos registrado de uma mãe sobrevivendo a um parto cesárea foi na década de 1580. Jacob Nufer, na Suíça, realizou a operação em sua esposa. Ela estava em trabalho de parto normal e ele não progredia de maneira adequada. Jacob era um castrador de porcos e decidiu tentar a arriscada cirurgia obtendo êxito. A mãe sobreviveu à operação e ainda teve mais cinco filhos de parto normal.
Nos anos 1800 com o estudo da anatomia em cadáveres as técnicas de cirurgias, inclusive a cesariana, evoluiu bastante. Historicamente a cirurgia foi sempre indicada para salvar a vida da criança (e não da mãe).
Como é o corte da Cesárea?
Durante uma operação cesariana é necessário realizar a abertura de várias camadas da barriga da futura mamãe. Inicia-se pela pele, que é seguida pelo tecido subcutâneo (gordura). A próxima camada da parede abdominal é a fáscia, um tecido conjuntivo que envolve as estruturas do corpo. Abaixo da fáscia será feita a abertura do músculo e do peritônio. O peritônio é um membrana que reveste a parte interna do abdômen, em duas camadas. E aí chegamos no útero, onde o bebê está. Ufa, dá um trabalho né? São ao todo então 7 camadas.
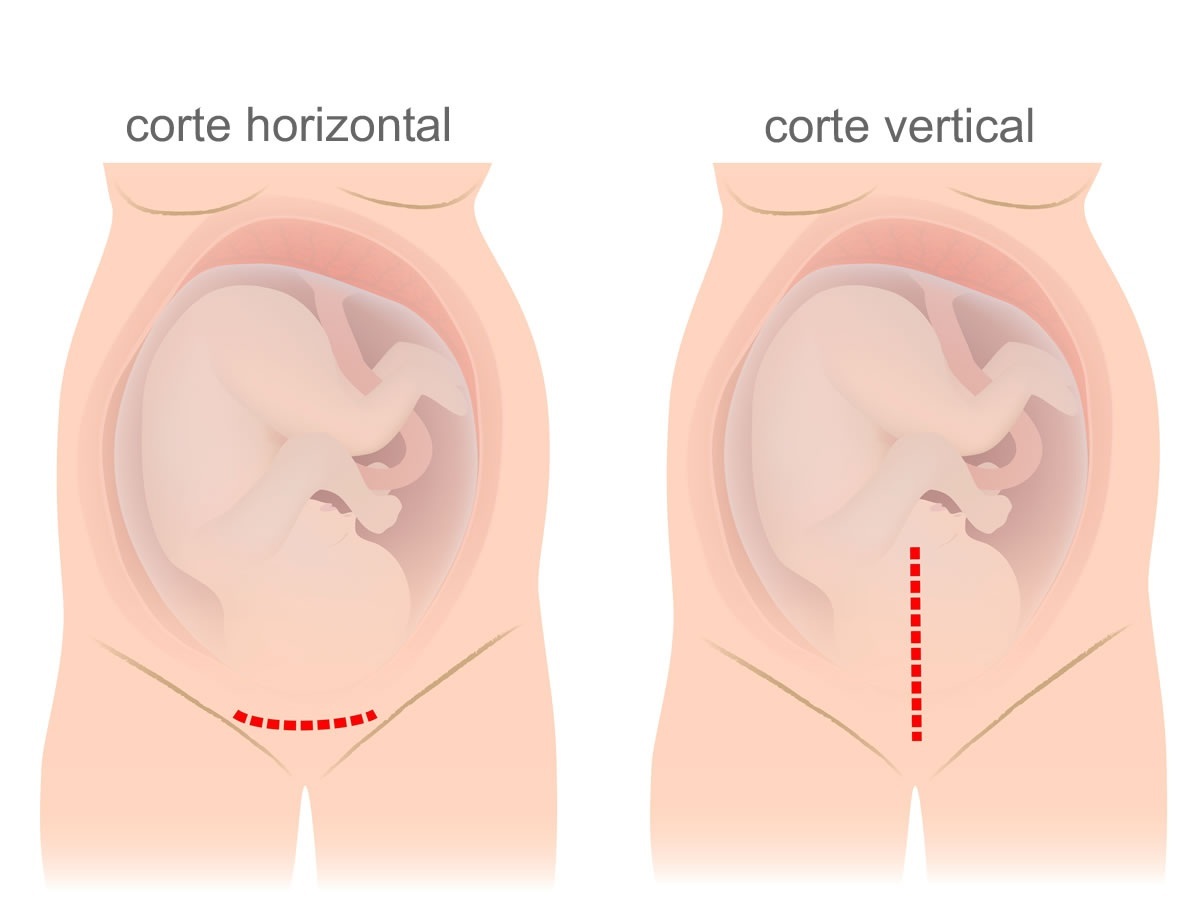
Independente de como são feitos os cortes e os pontos na parte interna, o que a mãe irá ver depois da cesárea é como o corte foi feito no abdômen. Existem basicamente duas maneiras de fazer o corte na pele.
A maneira mais difundida no Brasil é um corte horizontal, arqueado, próximo ao início da inserção dos pelos pubianos. Esse corte é chamado de incisão de Pfannenstiel. Recebe esse nome em homenagem a seu criador, a principal vantagem é que tem um bom resultado estético, muitas vezes ficando escondida abaixo do biquini.
A segunda incisão mais utilizada é uma incisão na vertical, bem na linha média do abdômen, iniciando logo abaixo do umbigo e estendendo-se até a pube. Essa incisão é chamada de mediana. Ela tem algumas vantagens, como sangrar menos e permitir a retirada mais rápida da criança. Além disso costuma provocar menos dor no pós-operatório. Em situações de emergência ou quando existe alguma complicação ela poderá ser utilizada. Em países como o Japão esse tipo de incisão é bastante frequente.
Depois que a mulher já tem uma dessas incisões no abdômen, caso seja necessário uma nova cirurgia o médico irá utilizar a mesma incisão.
Como é retirada a criança e a placenta?
Após a abertura do útero, que encontra-se relaxado, é necessário primeiramente retirar a criança. Como não existem contrações uterinas para empurrar o bebê o seu médico precisará colocar uma das mãos na cabeça do bebê e com a outra mão irá fazer uma pressão no fundo do útero. Com essa pressão o feto será empurrado para fora e com a mão ele irá guiar o bebê para sair pela incisão uterina. Logo após o nascimento o cordão umbilical é cortado.
Depois do nascimento do concepto é necessário retirar a placenta. Para isso o obstetra irá realizar uma tração pelo cordão. Essa tração e a redução no tamanho do útero irá fazer com que a placenta descole e saia também da cavidade uterina. Pronto! Agora que você já está com seu filho e o médico já retirou a placenta é só fechar o útero e a parede abdominal.
Vantagens da Cesárea
A cesárea salva vidas
Vamos começar com uma grande vantagem da cesárea, que é a capacidade de salvar as vidas de mamãe e bebê em quadros clínicos complexos. Há situações na saúde que é preciso induzir o parto e a cirurgia é um recurso para estabelecer o bem-estar dos dois.
No casos de sofrimento fetal, onde existem riscos para os bebês, as cesarianas estão muito bem indicadas. Entende-se por sofrimento fetal situações onde a quantidade de oxigênio que chega para o bebê é insuficiente. Nesta situação um parto vaginal poderia gerar complicações e o obstetra poderá optar por uma operação cesariana.
Outra indicação comum para indicar-se uma cesárea é nos casos de placenta prévia. Chamamos de placenta prévia quando a placenta está recobrindo o colo do útero. Nessa situação o nascimento do bebê por parto normal ou mesmo o trabalho de parto apenas pode gerar grandes sangramentos, sendo que profissional de saúde que acompanha a gestante poderá optar por uma cesárea.
Possivelmente a indicação mais comum do parto cesárea seja a desproporção céfalo pélvica. Chamamos de desproporção céfalo pélvica quando a cabeça do feto é incompatível com o tamanho da bacia óssea da mãe. Para evitar complicações nestes casos o obstetra irá optar pela cesárea.
Inclusive casos de mães com problemas prévios de saúde que não podem recorrer ao parto natural como opção. Este é o caso por exemplo da síndrome de Marfan. Outro exemplo é quando existe uma lesão ativa de herpes genital. Neste caso indica-se a cesárea para evitar que o bebê seja contaminado pelo vírus durante o trabalho de parto.
É possível marcar data e hora do nascimento do bebê
Não podemos negar que é muito interessante saber exatamente dia e hora da chegada do bebezinho. Essa é uma vantagem da cesárea, porque a cirurgia é marcada previamente com o médico, facilitando o processo de se preparar para o bebê.
Justamente por isso costuma diminuir o tempo da própria gravidez, porque é possível marcar a partir de 39 semanas. Isso ajuda a diminuir o desconforto das mamães que o barrigão costuma proporcionar nesse período.
Desvantagens da Cesárea
A recuperação é mais lenta
Por outro lado, falando sobre desvantagens, a recuperação é muito mais lenta se comparamos ao parto natural, porque muitas mulheres conseguem voltar a vida normal no outro dia. Porém, após uma cirurgia intensa como a cesárea, precisamos tomar alguns cuidados e aguardar a recuperação.
Mas nada que impeça os cuidados com o bebê, apenas é preciso evitar algumas posições, pegar peso, entre outros. O ideal é prestar atenção a esses detalhes, obedecendo as recomendações médicas, porque logo poderá tirar os pontos.
Poderá gerar riscos e complicações futuras
Apesar da medicina ter evoluído muito, a cesárea não é uma cirurgia isenta de complicações e riscos futuros. Em primeiro lugar precisamos considerar que será necessário realizar uma anestesia. Habitualmente a anestesia utilizada será um bloqueio regional (ou raquianestesia). Neste caso o médico anestesista irá aplicar a anestesia na coluna da paciente e o efeito da anestesia será percebido do abdômen para baixo.
As pernas ficam dormentes e não é possível movimentá-las até que passe o efeito da anestesia. Existe ainda a possibilidade em alguns casos de se optar por uma anestesia geral, mas isto é pouco frequente. O primeiro risco a ser considerado quando se opta por uma operação cesariana é o risco da cirurgia. Apesar de consideravelmente pequeno, não é nulo.
Além disso, partos por cesáreas irão deixar uma cicatriz no útero. Esta cicatriz é uma “área de fraqueza” na região da musculatura uterina. Após a cesárea, numa gestação futura, em especial caso ocorra o trabalho de parto, poderá ocorrer a ruptura uterina. A ruptura uterina é uma complicação obstétrica bastante grave que pode colocar em risco a vida da mãe e do bebê. Por sorte essa complicação é bastante rara.
Também devemos considerar que fazer uma cesárea poderá aumentar a chance de placenta prévia (aquela que está inserida no colo uterino) e de placenta acreta (aquela que se insere de forma anormal na parede do útero).
Por estes motivos a Organização Mundial da Saúde (OMS) recomenda que as taxas de cesárea mantenham-se em torno de 15% dos partos.
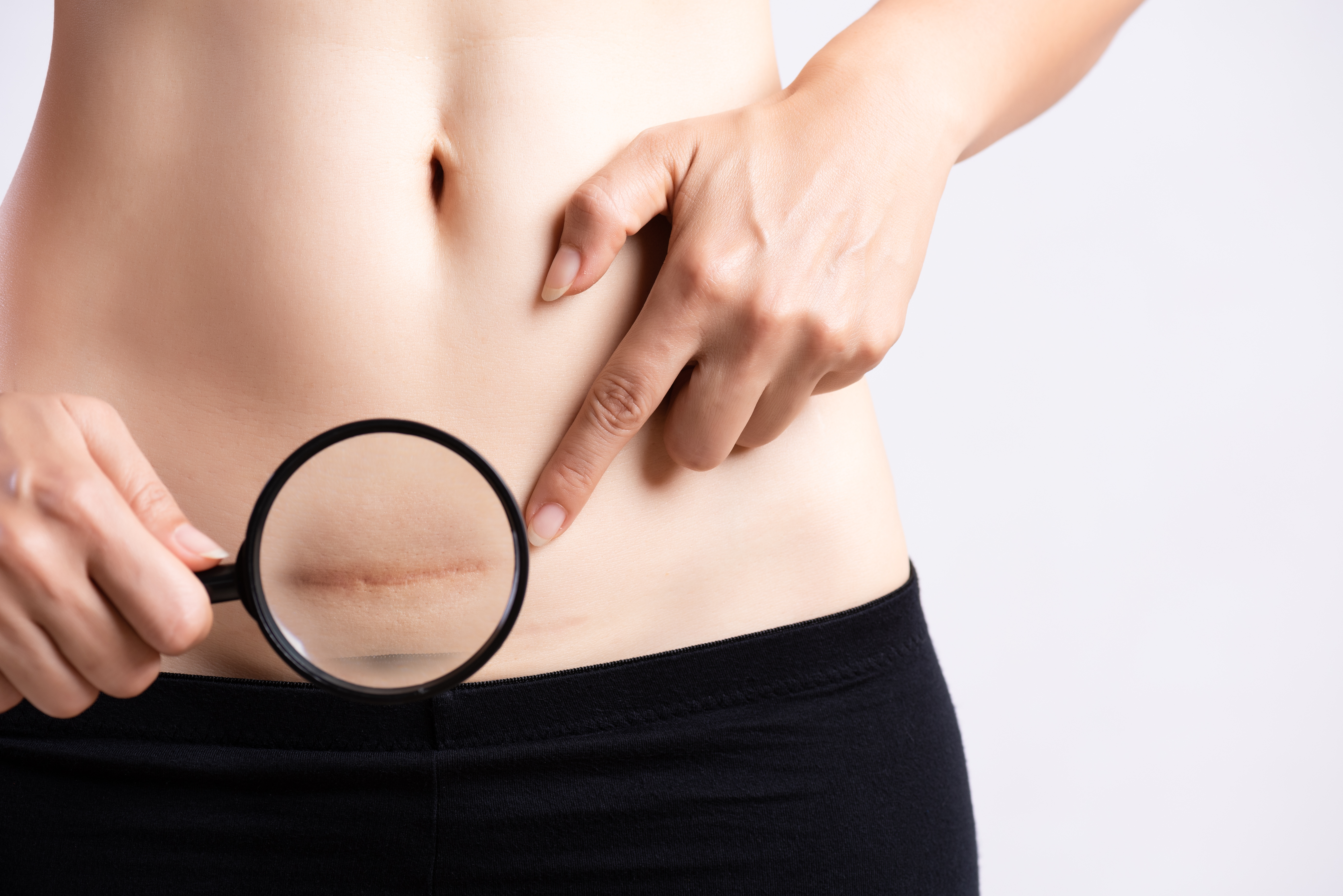
Irá gerar uma cicatriz
Para as mulheres que se incomodam com a chance de ter uma cicatriz, a cirurgia pode ser uma desvantagem. Para que haja o processo de cicatrização, é necessário que uma marca apareça no local do corte, não necessariamente terá queloide, mas uma marca sim.
As que se incomodam ao extremo é possível realizar uma cirurgia plástica, a fim de reduzir os efeitos criados no corte da cesariana. Lembrando que a cicatriz se apresenta na parte baixa do abdômen, podendo não aparecer na maioria das peças de roupas, com exceção de biquínis, por exemplo.
Toda mulher pode fazer uma cesárea!
O parto natural é algo que pode não estar acessível a todas as mulheres por questões de saúde. Como última vantagem, vamos citar que toda mulher pode fazer a cesárea, porque a cirurgia se apresenta como uma solução para mulheres com dificuldades no parto natural.
A cesárea vai apresentar vantagens e desvantagens, como acontece com uma diversidade de procedimentos cirúrgicos. Mas é fato que é ferramenta para prover mais saúde para mamãe e bebê na hora do parto em diversos casos, porque se apresenta como maravilhosa solução.
Também existem as mães que optam por esse tipo de parto porque preferem, avaliando de forma particular. O importante é que ambos estejam saudáveis depois do processo.
Se gostou do assunto é só assinar a nossa newsletter para receber mais conteúdos!
Com quantas semanas posso agendar a cesárea?
Apesar de 37 semanas ser considerada uma gestação a termo, a cesárea deverá ser agendada preferencialmente para a 39a. semana de gestação. Isto ocorre por alguns motivos, entre eles podemos lembrar que nem todos os bebês ficam maduros na mesma semana. Cada indivíduo tem o seu tempo, alguns amadurecem mais cedo e outros mais tarde. Portanto ao marcar a cesárea com 39 semanas estamos dando uma margem de segurança para que o bebê não venha ao mundo antes da sua hora.
Além disso precisamos considerar que o cálculo da idade gestacional não é 100% preciso. Tanto o cálculo feito pela última menstruação quanto a estimativa pelo ultrassom podem conter alguma margem de erro. Por isso a 39 semana é a mais indicada.
O Conselho Federal de Medicina por meio da Resolução CFM nº2.284/20, determinou que a época mais adequada para uma cesárea eletiva, numa gestação de risco habitual, é a 39a. semana.
É possível um parto normal após uma cesárea?
Sim! Apesar da cesárea deixar uma cicatriz no útero e isto aumentar o risco de rotura uterina, esse aumento é pequeno e fazer um parto normal após uma cesárea é bastante seguro. Atualmente o ministério da saúde recomenda inclusive que até mesmo uma paciente com duas cesáreas anteriores não seja desencorajada a tentar um parto normal, se as condições para isto foram favoráveis.
Entretanto é importante entender isto não significa induzir um parto normal em paciente com duas cesáreas ou fazer uma tentativa extrema de ter um parto vaginal. Para preservar a segurança da mãe e bebê nestes casos de duas cesáreas anteriores a recomendação é apenas tentar parto normal em casos favoráveis e com uma evolução boa do parto.
Quando irei saber se preciso de uma cesárea?
A maioria das indicações de cesárea é feita durante o trabalho de parto. No acompanhamento pré natal muitas vezes é difícil identificar que poderá ter parto normal e quem irá precisar de um parto cesárea. A necessidade do procedimento cirúrgico muitas vezes só poderá ser identificada durante o trabalho de parto.
Os campeões de cesárea
Existem alguns países que sabidamente são campeões em indicação de cesárea. Atualmente existe uma preocupação com o aumento constante do número de cesarianas. Estima-se que nos últimos 15 anos a taxa de cesáreas tenha praticamente dobrado.
O país com a maior taxa de cesáreas é a República Dominicana, com cerca de 58%. O Brasil não fica muito atrás com cerca de 55% dos nascimentos sendo feitos por cesárea. Depois, vêm Egito (51,8%), Turquia (50,4%) e Irã (47,9%).
Essas taxas podem ser muito mais altas se segmentarmos partos realizados no sistema público versos o sistema privado. Por vezes o número de cesáreas realizados por exemplo no plano de saúde pode atingir 80 a 90%!
Qual parto é mais seguro, parto vaginal ou cesárea?
De um modo geral, o parto normal apresenta menos complicações do que uma operação cesariana. Em especial quando a cesárea é realizada de maneira emergencial, durante um trabalho de parto que não está evoluindo de maneira adequada. Entretanto isso não quer dizer que existem grandes riscos em se fazer uma cesárea.
Atualmente o procedimento cirúrgico de um parto cesárea pode ser realizado com bastante segurança. A cesariana realizada efetivamente e por um profissional de saúde capacitado é bastante segura. Possivelmente o parto cesárea é uma das cirurgias mais realizadas no mundo atualmente.
Quais são as principais indicações de cesárea?
As indicações mais comuns de cesárea, segundo a Organização Mundial de Saúde (OMS), são:
- Desproporção céfalo-pélvica – quando o tamanho entre a cabeça do bebê e a pelve materna não são proporcionais;
- Duas ou mais cesáreas anteriores – quando a mãe tem duas ou mais cesáreas o risco de uma rotura uterina pode aumentar e então se dá preferência a realizar a cesárea antes do início do trabalho de parto;
- Posição fetal diferente da habitual – quando o bebê está por exemplo “sentado” (apresentação pélvica) a cesárea pode ser uma opção para reduzir possíveis complicações com o recém nascido;
- Placenta prévia – em algumas situações a placenta pode recobrir o colo do útero, impedindo a passagem do bebê por um parto vaginal ou provocando grandes sangramentos. Em uma situação dessas o seu obstetra também poderá indicar a interrupção da gestação por cesárea;
- Vasa prévia – esta situação também apresenta risco para saúde dos bebês. A vasa prévia ocorre quando um vaso do cordão está passando na frente do bebê, muito próximo ao colo do útero. Nestes casos quando rompe a bolsa poderá ocorrer o rompimento dos vasos do cordão. Isto causa grande hemorragia de origem fetal, o que colocaria em risco a vida do bebê. Nestes casos o parto vaginal é contra-indicado e a realização de uma operação cesárea tem indicação precisa;
- Herpes genital com lesão ativa – quando existem lesões ativas de herpes no canal vaginal, o bebê poderá se contaminar com o vírus durante o parto normal. Nestes casos a realização de um parto cesárea poderá evitar a contaminação do bebê. Lembre-se que o recém nascido tem um sistema imunológico ainda bastante imaturo e quadros graves de herpes poderão trazer riscos para o bebê no pós-parto;
- Sofrimento fetal agudo – o sofrimento fetal agudo é a falta de oxigênio que pode ocorrer subitamente durante o trabalho de parto. Ele pode ocorrer, por exemplo, por uma troca gasosa deficiente entre o sangue da mãe e a circulação fetal ou por uma compressão súbita do cordão umbilical durante o trabalho de parto. Nestes casos a mulher poderá ser levada rapidamente para sala de cirurgia e um parto vaginal ser convertido em cesárea;
- Redução importante do volume de líquido amniótico durante a gestação também podem fazer com que seu obstetra prefira realizar uma cesárea no centro cirúrgico. Sabe-se que o líquido amniótico é um marcados de complicações da gestação, em especial quando ele se encontra com volume reduzido, podendo indicar algum tipo de agravo a saúde bebê pode uma disfunção da placenta.
Quando a cesárea NÃO está indicada?
Em algumas situações, a indicação de cesariana pode ser relativamente fraca e sem evidências claras de benefícios. Eventualmente nestas situações a realização do parto por meio de um procedimento cirúrgico como a cesariana pode não trazer benefício para a mulher ou para o bebê. Entretanto, é importante ressaltar que você deve discutir cada situação com seu obstetra antes de optar por parto normal ou cesariana. Vejamos algumas situações que são indicações fracas para uma cesárea e que eventualmente pode-se realizar um parto normal:
- Circular de cordão umbilical – um grande mito que existe entre as mulheres é que se o cordão umbilical está enrolado no pescoço do bebê deve-se optar por uma cesariana. Isto não passa de um mito. A circular de cordão umbilical é um situação bastante comum. Na maioria das vezes não traz risco para o bebê;
- Quando a futura mamãe sente muita dor – a dor, ou o medo dela, e comumente um fator que faz com que as mulheres solicitem antes mesmo de entrar em trabalho de parto a realização de uma operação cesariana. Entretanto, atualmente, podemos utilizar diversos métodos para o controle da dor durante o trabalho de parto normal. A mulher poderá solicitar inclusive uma analgesia de parto, o que pode reduzir bastante o desconforto provocado pelas contrações uterinas. Métodos não farmacológicos como massagens ou ficar em baixo de um chuveiro também podem ajudar a mitigar este tipo de problema;
- Gestação prolongada – quando a data provável do parto chega e ele não acontece não é necessário realizar a cesárea imediatamente. Existe a possibilidade de tentar-se uma indução do parto para que o bebê venha a nascer de parto normal;
- Quando rompe a bolsa – a rotura prematura das membranas que envolvem o bebê, popularmente conhecida como “rompimento da bolsa” não é uma indicação de cesárea. Nesta situação, na maioria das vezes, a paciente irá entrar em trabalho de parto espontaneamente em algumas horas e o parto vaginal poderá ocorrer sem nenhum problema;
- Quando a placenta “amadurece” muito precocemente – caso o crescimento do bebê esteja normal e não existam evidências de sofrimento fetal a gestação pode seguir tranquilamente e o parto normal pode ser realizado;
- O bebê é muito grande – sim, em algumas situações o bebê pode ser bastante grande e o parto normal tornar-se difícil. Entretanto, para considerarmos que a cesariana seria a melhor opção a estimativa de peso do bebê pelo ultrassom deveria ser maior que 4.500g! Ou seja um bebê realmente muito grande! Uma ressalva fica pra as pacientes com diagnóstico de diabetes. Nestes casos se a estimativa de peso fetal for maior que 4.000g os riscos de um parto vaginal são maiores. Então seu obstetra poderá optar por realizar uma cesárea.
- Dor no umbigo – essa dor é bastante comum e ocorre por um estiramento de um ligamento da mãe.
Como é a recuperação após a cesárea?
De um modo geral a recuperação após a cesárea atualmente é bastante rápida. Não há necessidade de ficar acamada em repouso absoluto no pós-parto. Claro que o bom senso de não realizar nenhuma atividade física muito extrema é importante.
Entretanto não existem grandes riscos em levantar da cama e caminhar um pouco pela casa no pós-parto. Isso inclusive é importante para evitar uma complicação chamada trombose. Mulheres que após a cesárea ficam demasiadamente paradas sobre a cama tem uma chance maior de que o sangue coagule. Isto geralmente nos membros inferiores, provocando bastante dor e causando uma complicação bastante grave.
Mulheres que realizaram cesárea também terão um pouco mais de dificuldade para iniciar a amamentação. Isto ocorre pois o leite demora um pouco mais pra descer. Mas não se preocupe, os bebês tem uma reserva de gordura suficiente para aguardar esse período.
Da mesma forma que no parto normal, no pós-parto haverá um sangramento vaginal. Isto dura na maioria das vezes uma ou duas semanas. Eventualmente podendo se estender por um período maior.
Na região do corte da cesárea a mulher poderá notar algumas particularidades como alterações nas sensações táteis. Isto ocorre pois o corte para dar acesso a cavidade uterina e retirar o bebê também lesa algumas terminações nervosas, provocando estas sensações estranhas na região do corte. Mas não se preocupe, com o tempo isso irá reduzir e você irá se acostumar.
Quanto tempo leva para uma cesárea cicatrizar por dentro?
A pele irá cicatrizar o suficiente para retirar os pontos em uma ou duas semanas. Se um fio não absorvível foi utilizado para os pontos da pele geralmente os pontos serão retirados uma semana após a cirurgia. Todo o processo de cicatrização leva em torno de um ano. Nas camadas internas da cirurgia utiliza-se atualmente fios absorvíveis que duram cerca de 60 dias.
Pode pegar a criança no colo?
Não há problema em pegar o bebê no colo. Claro que você pode sentir um pouco de dor, mas isso com o tempo melhora. É interessante evitar grandes esforços e por isso talvez seja interessante nas primeiras semanas ter alguém para lhe ajudar a arrumar as coisas em casa.
Para cuidar da cicatrização basta lavar a ferida com água e sabão e manter ela sempre bem seca. Não é necessário fazer um curativo especial. Se algum ponto estiver enroscando na roupa ou estiver saindo um pouco de secreção e sujando a roupa você poderá cobrir a ferida com gazes. É importante procurar o seu médico se houver sinal de dor, vermelhidão ou secreção abundante.
Vida sexual após o parto
Outra dúvida comum das mulheres é quando a vida sexual pode ser retomada. A recomendação é aguardar por volta de 30 dias para ter relações sexuais novamente. Nesse período o sangramento já parou e o corpo da mulher já praticamente retornou ao estado de antes de engravidar. Esse tempo também é necessário para que a mulher não tenha mais dor. Ele também para se habituar a nova vida com um filho em casa.
Com relação a anticoncepção recomenda-se o uso de um destes três métodos anticoncepcionais. São eles a pílula de progesterona, o dispositivo intra-uterino e o preservativo.