É normal urinar muito no início da gravidez?
Preciso fazer xixi o tempo inteiro! E não só você… essa é uma queixa comum nas gestantes, principalmente entre 9 e 16 semanas de gestação. Durante a gravidez o corpo da futura mamãe sofre uma série de alterações. Estas alterações tem como objetivo preparar o corpo da gestante para enfrentar toda as necessidades da gravidez.
Com relação ao aparelho urinário existe uma aumento considerável de fluxo sanguíneo para os rins. O hormônio hCG aumenta é responsável por esse aumento de fluxo tanto para os rins como para toda a pelve. Este aumento é de cerca de 35 a 60% quando comparado a uma mulher não grávida. Com todo esse fluxo maior de sangue os rins costumam produzir cerca de 25% mais de urina logo após a concepção. Este aumento de fluxo ocorre principalmente entre 9 e 16 semanas e depois estabiliza. O aumento da frequência urinária recebe o nome de polaciúria (independente da causa deste problema).
Além do aumento na produção de urina, a bexiga está em íntimo contato com o útero. A medida que o útero cresce ele acaba por comprimir a bexiga, fazendo com que a sensação de plenitude vesical (percepção da bexiga cheia) aconteça mais rapidamente.
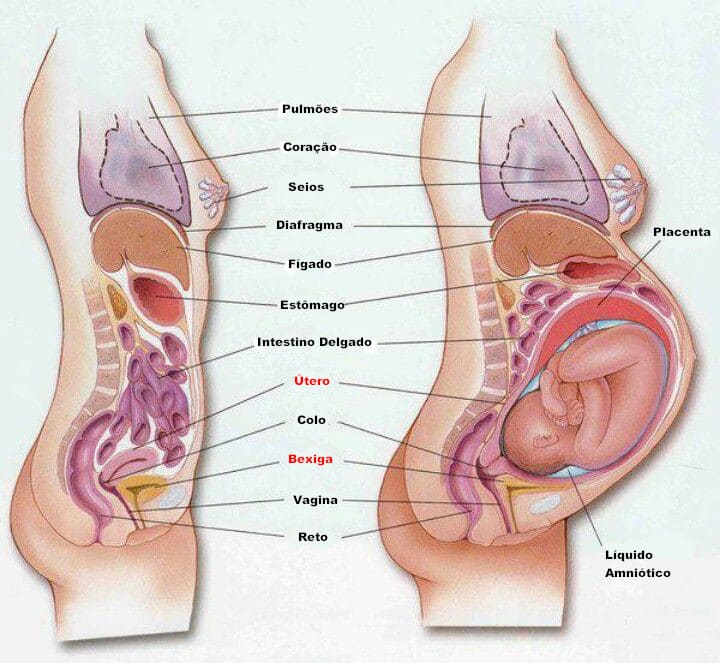
Corte sagital do corpo feminino não grávido e grávido. Veja a relação de proximidade da bexiga com o útero.
No início do segundo trimestre a maioria das mulheres irá perceber uma melhora deste sintoma. Isso ocorre porque seu útero se eleva mais alto no abdômen e se afasta da bexiga. Mas não espere que esse alívio dure muito, pois esse sintoma provavelmente retornará no terceiro trimestre. O bebê desce um pouco mais na pelve (encaixa), o que pressiona sua bexiga novamente.
Como lidar com as constantes idas ao banheiro?
Não há uma maneira de contornar esse problema, ele deve melhorar progressivamente. Não tente reduzir a ingestão de líquidos pois isso pode deixar você desidratada. Durante a gravidez há uma maior necessidade de líquidos e a gestante deve tomar de 6 a 8 copos de água por dia, no mínimo.
Você pode reduzir o número de idas ao banheiro tentando evitar algumas bebidas que tenham efeito diurético, como café, chás e refrigerantes. Bebidas alcoólicas também devem ser evitadas na gravidez pois, independente da quantidade ingerida podem causar a síndrome alcoólica fetal.
Outra técnica que você pode utilizar é aumentar a ingesta de líquido durante o dia e reduzindo um pouco algumas horas antes de deitar. Isso talvez permita que você durma um pouco mais de tempo sem precisar acordar para ir ao banheiro.

Evitar de tomar muita água antes de deitar pode reduzir a necessidade de acordar a noite para ir ao banheiro.
Ir ao banheiro com frequência também ajuda. Não espere a vontade chegar. Não há um número padrão de quantas vezes você deve ir ao banheiro, mas você deve ir mais vezes do que está acostumada. Em uma mulher não gestante durante o dia o número de idas ao banheiro costuma ser de 6 a 8 vezes, então espere um número maior que esse de idas ao banheiro.
Estou grávida e vou muito ao banheiro, isso é normal?
Apesar da micção frequente ser um sintoma absolutamente normal da gravidez ele também pode estar associado a infecção urinária. Se além de fazer muito xixi você sente dor ou ardência ao urinar é muito importante que você procure um médico o quanto antes pois a infecção urinária pode desencadear um trabalho de parto prematuro. Se você tiver estes sintomas o seu médico possivelmente irá solicitar um exame de urina.
Urinar muito no fim da gravidez
Já no finzinho da gravidez também passa a ser comum urinar bastante pois o útero, agora bastante aumentado de volume, comprime a bexiga. Muitas vezes a compressão é tão grande que eventualmente a mamãe poderá até perder um pouco de urina.